http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Product_Information/human/000165/WC500025821.pdf
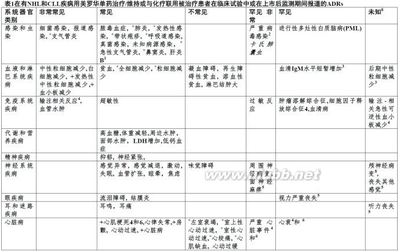
汤教授注:在与罗氏集团成员Genentech公司2013年的Rituxan®(利妥昔单抗[rituximab])使用说明书详细比较后发现两份说明书提供的资料在许多细节方面不同,书写格式不同。我国上市的是罗氏总部上市的美罗华(MabThera)。在博客中以前发表的都是美国FDA批准的版本。1. 药用产品名美罗华500 mg浓缩液为输注溶液2. 定性和定量组成每ml 含10 mg利妥昔单抗[rituximab].每单次使用小瓶含500 mg of 利妥昔单抗.利妥昔单抗是一种遗传工程化嵌合体小鼠/人单克隆抗体代表一种糖基化免疫球蛋白有人IgG1恒定区和鼠轻链和重链可变区序列。抗体是通过哺乳动物(中国仓鼠卵巢)细胞悬液培养产生和通过亲和层析和离子交换层析纯化,包括特异性病毒灭活和去除方法步骤。对赋形剂完全清单,请见节6.1。3. 剂型输注用溶液浓缩液。无色透明液体。4. 临床资料美罗华适应于在成年为以下适应证:4.1 治疗适应证非霍奇金淋巴瘤(NHL)美罗华适用为既往未治疗过患者有III-IV期滤泡性淋巴瘤与化疗联用的治疗。美罗华维持治疗适用为滤泡性淋巴瘤对诱导治疗反应患者的治疗。美罗华单药治疗适用为有III-IV期滤泡性淋巴瘤化疗耐药或在其第二次或随后化疗后复发患者的治疗。美罗华适用为有CD20阳性细胞弥漫性大B细胞非霍奇金淋巴瘤与CHOP(环磷酰胺[cyclophosphamide],阿霉素[doxorubicin],长春新碱[vincristine],泼尼松龙[prednisolone])化疗联用患者的治疗。慢性淋巴细胞白血病(CLL)美罗华与化疗联用适用为有既往未治疗过和复发/难治慢性淋巴细胞白血病患者的治疗。对患者既往用单克隆抗体治疗包括美罗华或患者难治对既往美罗华加化疗疗效和安全性只有有限数据。.见节5.1为进一步信息.类风湿样关节炎(RA)美罗华与氨甲喋呤[methotrexate]的联用适用为有严重活动性类风湿样关节炎曾对其他疾病修饰抗-风湿药物(DMARD)包括1个或更多肿瘤坏死因子(TNF)抑制剂治疗反应不佳或不能耐受成年患者的治疗.美罗华曾显示减低关节损伤的进展率当用x-线测量和改善机体功能,当给予与氨甲喋呤联用。肉芽肿血管炎和显微多血管炎美罗华,与糖皮质激素联用,适用为有严重,活动性肉芽肿有多血管炎(Wegener’s)(GPA)和显微多血管炎(MPA)成年患者中缓解的诱导。4.2剂量学和给药方法美罗华输注应在有经验医生密切监督下给药,和在可立即得到完全复苏设施的环境下。剂量学非霍奇金淋巴瘤治疗期间调整剂量建议美罗华无剂量减低。 当美罗华与化疗联合给予,应用对化疗药品标准剂量减低。滤泡性非霍奇金淋巴瘤联合治疗美罗华与化疗联用的推荐剂量对既往未治疗过或复发/难治患者有滤泡性淋巴瘤的诱导治疗 是:375mg/m2体表面积每疗程,共8个疗程。每个化疗疗程第1天应给予美罗华,如果适用在糖皮质激素化疗组分静脉给药后。维持治疗既往未治疗过滤泡性淋巴瘤美罗华的推荐剂量用作为维持治疗 for有既往未治疗过滤泡性淋巴瘤对诱导治疗已反应患者是:375mg/m2体表面积每2个月1次(诱导治疗末次剂量开始2个月后)直至疾病进展或最长时间2年。复发/难治滤泡性淋巴瘤对有复发/难治滤泡性淋巴瘤对诱导治疗已反应患者美罗华用作为维持治疗的推荐剂量是:375mg/m2体表面积每3个月1次(he诱导治疗末次剂量后3个月开始)直至疾病进展或最长时间2年。单药治疗复发/难治滤泡性淋巴瘤美罗华单药治疗用作诱导治疗对成年患者有III-IV期滤泡性淋巴瘤是化疗耐药或是其第二次或随后复发后化疗的推荐剂量是:375mg/m2体表面积,静脉输注给予每周1次共4周。对用美罗华单药治疗的再治疗对既往用美罗华单药治疗对复发/难治滤泡性淋巴瘤治疗有反应患者,推荐剂量是:375mg/m2体表面积,静脉输注给予每周1次共4周。(见节5.1).弥漫性大B细胞非霍奇金淋巴瘤美罗华应与CHOP化疗联用。CHOP的组分糖皮质激素静脉输注后推荐剂量是375mg/m2体表面积,每次化疗疗程第一天给予共8个疗程。尚未确定在弥漫性大B细胞非霍奇金淋巴瘤与其他化疗联用美罗华的安全性和疗效。慢性淋巴细胞白血病对CLL患者减低肿瘤溶解综合征的风险建议开始治疗前48小时预防与适当水化和给予抑制尿酸药[uricostatics]。对CLL患者其淋巴细胞计数为> 25 ×109/L,建议给予泼尼松/氢化泼尼松[prednisone/prednisolone]100mg静脉用美罗华输注前短时间以减低急性输注反应和/或细胞因子释放综合征率和的严重程度。对化疗联用对既往未治疗过和复发/难治患者美罗华的推荐剂量是第一治疗疗程的第0天给予375mg/m2体表面积,接着各随后疗程的第1天500 mg/m2体表面积总共个6个疗程。美罗华输注后应给予化疗。类风湿样关节炎美罗华治疗患者与每次输注必须给予患者警示卡(见附件IIIA – 说明书)。美罗华的一个疗程由两次1000 mg静脉输注组成。美罗华的推荐剂量是通过静脉输注1000 mg 接着是两周后第二次1000mg静脉输注。完成美罗华输注前30分钟患者应接受治疗用100mg静脉甲泼尼龙[methylprednisolone]以减低输注相关反应发生率和严重程度。每次输注美罗华前应经常给予预防药由一种镇痛/解热(如对乙酰氨基酚[paracetamol])和一种抗组胺药(如苯海拉明[diphenhydramine])组成(见节4.4)。为进一步疗程需要以前疗程后应评价24周。如残留疾病活性仍存在时应给予再治疗,否则再治疗应被延迟直至疾病活性返回。可得到的数据提示临床反应通常在初始治疗疗程16 –24周内实现。在这个时间阶段内患者未显示治疗获益的证据应仔细重新考虑继续治疗。每个疗程首次输注对输注推荐的初始速率是50 mg/hr;头30分钟后,可每30分钟递增增量50 mg/hr至最大400mg/hr。每个疗程第二次输注随后美罗华的剂量可被输注在初始速率100 mg/hr,和在20分钟间隔增量100 mg/hr增加至最大 400mg/hr。肉芽肿血管炎和显微多血管炎用美罗华治疗患者与每次输注必须给予患者警示卡(见附件IIIA – 说明书)。预先给药由镇痛/解热(如对乙酰氨基酚)和一种抗组织胺药(如苯海拉明)组成总应在美罗华输注前给予。为诱导肉芽肿血管炎和显微多血管炎缓解治疗美罗华的推荐剂量是375mg/m2体表面积,作为静脉输注每周1次共4周给药(总共4次输注)。建议首次输注美罗华前建议静脉给予甲泼尼龙共1至3天剂量1000mg每天(甲泼尼龙的末次剂量可与首次输注美罗华相同天给予)。接着美罗华治疗期间和后应口服泼尼松1mg/kg/day(不超过80mg/day,和根据临床需要尽可能快逐渐缩小)。首次输注:对美罗华推荐的初始输注速率是50 mg/h;随后,每30分钟速率可递增增量50 mg/h 至最大400mg/h。随后输注(数目2至4):美罗华的随后输注开始速率100 mg/h和增量每30分钟100 mg/h增至最大400mg/h。对患者有肉芽肿与多血管炎或显微多血管炎美罗华治疗期间和后,如适当时建议预防卡氏肺囊虫肺炎(PCP)。特殊人群儿童人群在儿童中尚未确定美罗华的安全性和疗效。老年在老年患者(年老>65岁)中无需调整剂量.给药方法预先给药由一个解热药和一个抗组胺组成,如对乙酰氨基酚和苯海拉明,应总是在每次输注美罗华给予。在类风湿样关节炎,为了减低输注-相关反应的频数和严重程度还应用糖皮质激素预先给药。如美罗华为非霍奇金淋巴瘤和慢性淋巴细胞白血病的治疗不与糖皮质激素-含化疗联用,应考虑用糖皮质激素预先给药。首次输注为输注推荐的初始速率是50 mg/hr;后头30分钟,可被递增以每30分钟增量50 mg/hr,至最大400mg/hr。随后输注随后美罗华的给药可输注在初始速率100 mg/hr,和在20分钟间隔增量100 mg/hr,至最大400mg/hr。制备好的美罗华溶液应通过专用管线静脉输注给药。不应静脉推注或丸注。患者应被密切监视对细胞因子释放综合征发病(见节4.4)。发生严重反应的证据患者,尤其是严重呼吸困难,支气管痉挛或缺氧应立即中断输注。有非霍奇金淋巴瘤患者然后对肿瘤溶解综合征的证据包括适当的实验室测试和,对肺浸润,用胸部x-线评价。在所有患者中,输注不应在开始直至所有症状完全解决,和实验室值和胸部x-线发现正常化。在此时,输注可被初始地在不快于以前速率一半恢复。如果相同严重不良反应第二次发生,严格地按照在个别问题个别处理的基础上决定停止治疗。通常对减低输注速率反应是轻度或中度输注-相关反应(节4.8)。输注速率可根据症状改善增加。4.3 禁忌证禁忌证:为在非霍奇金淋巴瘤和慢性淋巴细胞白血病使用超敏性:对活性物质或对在节6.1列出的任何赋形剂或对鼠蛋白质.活动性,严重感染(见节4.4)。在严重地免疫功能低下的状态患者。禁忌证:为在类风湿样关节炎,有多血管炎肉芽肿和显微多血管炎使用超敏性对活性物质或对节6.1列出任何赋形剂或对鼠蛋白质.活动性,严重感染(见节4.4)。在严重地免疫功能低下的状态患者。严重心衰(纽约心脏协会类别IV)或严重,不能控制的心脏病(关于其他心血管疾病见节4.4)。4.4为使用特殊警告和注意事项为了提高生物医药产品的可追溯性,在患者文档中应清楚记录(或陈述)给予产品的商品名。进行性多灶性白质脑病所有被治疗患者用美罗华对类风湿样关节炎,多血管炎肉芽肿有和显微多血管炎与每次输注必须给予患者警示卡(见附件IIIA -说明书末)。警示卡含对患者关于感染风险潜在增加,包括进行性多灶性白质脑病(PML)重要安全性信息。美罗华的使用后曾报道非常罕见的致命性PML病例。对任何神经学症状或体征新发生或恶化可能提示PML必须定期间隔监视患者。如怀疑PML,进一步必须暂停给药直至PML以被排除。临床医生应评价患者确定症状是否是神经功能失调的指示,和如果是,这些症状是否可能是PML的提示。当临床症状指示,应考虑咨询神经病学家。如果存在任何疑问,应考虑进一步评价,包括MRI扫描最好对比,CSF测试JC病毒DNA和反复神经学评估。医生应特别警惕症状提示性进行性多灶性白质脑病(PML)患者可能没注意到(如认知,神经或精神症状)。也应忠告患者告知期伴侣或看护人员关于他们的治疗,因为他们可能注意到症状患者没有注意到。.如患者发生进行性多灶性白质脑病(PML)美罗华给药必须永远终止.曾见到在免疫功能低下有进行性多灶性白质脑病(PML)患者免疫系统的重组后,稳定化和改善结局。仍不知道是否早期检测进行性多灶性白质脑病(PML)和暂停美罗华治疗可能导致相似稳定化和改善结局。非霍奇金淋巴瘤和慢性淋巴细胞白血病输注反应有高肿瘤负荷患者或有高数量(≥25 ×109/l)循环恶性细胞如有CLL患者,可能处在特别是严重细胞因子释放综合征高危风险,只能极度谨慎处理。应自始至终非常严密这些患者首次输注。这些患者应考虑减慢首次输注速率或在首次疗程期和任何随后疗程如淋巴细胞计数仍>25 × 109/L将剂量分开至两天。严重细胞因子释放综合征特征是严重呼吸困难,常伴有支气管痉挛和缺氧,此外对发热,畏寒,寒颤,荨麻疹,和血管水肿。这个综合征可能伴随有些肿瘤溶解综合征的特点例如高尿酸血症,高钾血症,高钙血症,高磷血症,急性肾衰,乳酸脱氢酶(LDH)升高和可伴随急性呼吸衰竭和死亡。急性呼吸衰竭可伴有事件例如肺间质浸润或水肿,在胸部X线片可见。综合征在首次输注开始1或2小时内频繁表现。有肺功能不全史患者或有肺肿瘤浸润患者可能处在很差结果更大风险和应被增加注意治疗。发生严重细胞因子释放综合征患者应立即中断输注(见节4.2)和应接受积极对症治疗。因为临床症状初始改善接着可能恶化,应严密监视这些患者直至肿瘤溶解综合征和肺浸润已被解决或除外。患者体征和症状完全解决后进一步治疗罕见地导致重复严重细胞因子释放综合征。用美罗华被治疗患者的77%曾观察到各种类型的输注相关不良反应(包括10%患者中细胞因子释放综合征伴低血压和支气管痉挛)见节4.8。随中断美罗华输注和给予解热药,抗组胺,和偶尔,氧,静脉注射生理盐水或支气管扩张剂,和如需要时糖皮质激素,这些症状通常是可逆性。请见对上述严重反应细胞因子释放综合征。静脉给予蛋白质至患者后曾报道过敏性和其他超敏性反应。与细胞因子释放综合征相反,真正的超敏性反应典型地发生在开始输注和几分钟内。治疗超敏性反应药品,如,肾上腺素,抗组织胺和糖皮质激素,在给予美罗华期间过敏反应时为立即使用应得到。过敏性反应的临床表现可能表现相似与细胞因子释放综合征的临床表现(上面描述)。曾报道反应对超敏性贡献比对细胞因子释放贡献较不频繁。在有些病例中报道的另外反应是心肌梗死,房颤,肺水肿和急性可逆性血小板减少。因为美罗华输注期间可能发生低血压,应考虑美罗华输注前12小时不给抗高血压药物。心脏疾病用美罗华治疗患者中曾发生心绞痛,心律失常例如心房扑动和心房颤动,心衰和/或心肌梗死。因此有心脏病史和/或心脏毒性化疗患者应被密切监视。血液学毒性虽然美罗华单药治疗中不抑制骨髓,当考虑治疗患者有嗜中性粒细胞 < 1.5 ×109/L和/或血小板计数< 75 ×109/L应谨慎对待因为在这个人群临床经验有限。在21例进行自身骨髓移植患者曾使用美罗华和其他风险组有推测的[presumable]骨髓功能减低没有引起骨髓毒性。美罗华治疗期间应进行定期全血细胞计数,包括嗜中性和血细胞计数。感染美罗华治疗期间可能发生严重感染,包括致死性(见节4.8)。有活动性,严重感染患者不应给予美罗华(如结核,脓毒血症和机遇性感染,见节4.3)。患者有复发性或慢性感染史或有可能进一步使患者易感严重感染潜在情况当考虑使用美罗华时医生应谨慎对待(见节4.8)。接受美罗华受试者曾报道乙型肝炎重新激活的病例包括有致死性结局的爆发性肝炎。这些受试者的大多数还暴露至细胞毒化疗。来自复发/难治CLL患者一项研究有限的资料提示美罗华治疗可能使原发性乙型肝炎感染的结局恶化。用美罗华治疗开始前处在感染HBV风险患者应经常进行乙型肝炎病毒(HBV)筛选。乙型肝炎携带者和有乙型肝炎史患者美罗华治疗期间和后几个月(直至7个月)应被密切监视活动性HBV感染临床和实验室体征。上市后在NHL和CLL使用美罗华期间曾报道非常罕见的进行性多灶性白质脑病(PML)病例(见节4.8)。患者的大多数已接受美罗华与化疗联用或作为造血干细胞移植的一部分。免疫接种未曾研究对NHL和CLL患者美罗华治疗免疫接种用活病毒疫苗的安全性和不建议免疫接种活病毒疫苗。用美罗华治疗患者可接受非-活免疫接种。但是用非-活疫苗的反应率可能减低。在一项非-随机化研究,患者有复发低度NHL接受美罗华单药治疗当与健康未治疗过对照比较对免疫接种用破伤风回忆抗原反应率较低(16%相比81%)和KeyholeLimpet Haemocyanin(KLH)新抗原反应率较低(4%相比76%当评估抗体滴度增加>2-倍)。对CLL患者被假定相似结果考虑两种疾病间相似性但在临床试验中尚未被研究。对一些抗原(肺炎链球菌,甲型流感,腮腺炎,风疹,水痘)用美罗华治疗后至少6个月维持治疗前平均抗体滴度。皮肤反应:曾报道严重皮肤反应例如中毒性表皮坏死松解症(Lyell’s综合征)和Stevens-Johnson综合征,有些有致命性结局(见节4.8)。在这类事件情况中,治疗应被永远终止。类风湿样关节炎,肉芽肿有多血管炎和显微多血管炎有类风湿性关节炎氨甲喋呤(MTX)未治疗过人群在MTX-未治疗过患者不建议使用美罗华因为尚未确定有利的获益风险相互关系。输注相关反应美罗华是伴随输注相关反应(IRR),与细胞因子和/或其他化学介导物的释放可能相关。美罗华的每次输注前应总是给予由一种镇痛/解热药和一种抗组织胺药物组成预先给药。为了减低输注-相关反应的频数和严重程度,在类风湿性关节炎美罗华的每次输注前也应给予糖皮质激素预先给药(见节4.2和节4.8)。在上市后情况在类风湿样关节炎患者中曾报道严重输注-相关反应与致死性结局。在临床试验中在类风湿样关节炎报道的大多数输注-相关事件严重程度是轻至中度。最常见症状是过敏反应像头痛,瘙痒,喉刺激,发红,皮疹,荨麻疹,高血压,和发热。一般说来,首次输注后经受任何输注反应的患者比例高于随后任何治疗疗程的第二次输注。用随后疗程IRR的发生率减低(见节4.8)。报道的反应随美罗华输注的减低速率,或中断通常是可逆的和需要时给予一种解热药,一种抗组织胺,和,偶然地,氧,静脉盐水或支气管扩张剂,和糖皮质激素。密切监视有预先心脏情况和那些经受既往心肺不良反应患者。依赖于输注-相关反应严重程度和需要的干预,短暂地或永久地终止美罗华。在大多数情况中,当症状已完全解决在减慢输注速率50%恢复输注(如从100 mg/h至50 mg/h)。对超敏性反应的治疗药品,如,肾上腺素,抗组织胺和糖皮质激素,美罗华给药期间为过敏反应事件应可得到立即使用。在有中度心衰(NYHA类别III)或严重,不能控制的心血管疾病患者中没有对美罗华安全性的数据。用美罗华治疗患者中,预先存在缺血性心脏情况成为症状性的发生,例如曾观察到心绞痛,以及房颤和扑动。因此,用美罗华治疗前应考虑有已知心脏病史患者,和经受既往心肺不良反应患者心血管来自输注反应结果并发症的风险,和给药期间密切监视患者。因为美罗华输注期间可能发生低血压,应考虑美罗华输注前12小时不给抗高血压药物。在临床试验中对有多血管炎和显微多血管炎肉芽肿患者输注-相关反应与类风湿样关节炎患者所见相似(见节4.8)。心脏疾病用美罗华治疗患者中曾发生心绞痛,心脏心律失常例如心房扑动和心房颤动,心衰和/或心肌梗死。因此有心脏疾病史患者应被密切监视(见上输注相关反应)。感染根据美罗华的作用机制和B细胞在维持正常免疫反应中起重要作用的知识,美罗华治疗后患者感染的风险增加(见节5.1)。用美罗华治疗期间可能发生严重感染,包括致死性(见节4.8)。有活动性,严重感染患者(如结核,脓毒血症和机遇性感染,见节4.3)或严重地免疫功能低下患者(如其中CD4或CD8的水平非常低)不应给予美罗华。在患者有复发和慢性感染史或有潜在情况可能使患者对严重感染进一步易感,如低γ球蛋白血症当考虑使用美罗华时医生应谨慎对待(见节4.8)。建议开始用美罗华治疗前测定免疫球蛋白水平。美罗华治疗后患者报告感染体征和症状应及时评价和适当治疗。给予随后疗程美罗华治疗前,应重新评价患者对感染的任何潜在风险。美罗华对类风湿样关节炎和自身免疫疾病的治疗使用后曾被报道非常罕见致死性进行性多灶性白质脑病(PML)病例。包括系统性红斑狼疮(SLE)和血管炎。乙型肝炎感染类风湿样关节炎,血管炎和显微多血管炎肉芽肿患者接受美罗华曾报道乙型肝炎重新激活的病例,包括有致死性结局病例。处在HBV感染风险患者在用美罗华开始治疗前总应进行乙型肝炎病毒(HBV)筛选。乙型肝炎携带者和有乙型肝炎史患者和美罗华治疗后几个月应被密切监视感染期间活性HBV的临床和实验室体征。晚期中性粒细胞减少美罗华的每个疗程前和常规地至治疗停止后6-月,和有感染体征或症状测量血中性粒细胞 (见节4.8)。皮肤反应:曾报道严重皮肤反应例如中毒性表皮坏死松解症(Lyell氏综合征)和Stevens-Johnson综合征,有些有致命性结局(见节4.8)。在这类事件情况中,应永远终止治疗。免疫接种美罗华治疗前医生应审评患者的免疫接种状态和遵循当前免疫接种指导原则。首次给予美罗华前至少4周应完成免疫接种。未曾研究美罗华治疗后用活病毒疫苗免疫接种的安全性。因此当用美罗华或当周边B细胞耗竭时不建议免疫接种用活病毒疫苗。用美罗华治疗患者可能接受非-活免疫接种。但是,对非活疫苗反应率可能减低。在一项随机化研究中,RA患者用美罗华和氨甲喋呤治疗对破伤风回忆抗原反应率有可比性(39%相比42%),对肺炎球菌多糖疫苗反应率减低(对至少2种肺炎球菌抗体血清亚型43%相比82%),和当给予美罗华6个月后与只接受氨甲喋呤患者比较KLH新抗原(47%相比93%)。当接受美罗华治疗应需要非-活免疫接种,这些应在开始下一个美罗华疗程前至少4周完成。在类风湿样关节炎在美罗华重复治疗超过1年总体经验,对S.肺炎,流感,腮腺炎,风疹,水痘和破伤风类毒素阳性抗体滴度患者的比例一般与基线时的比例相似。在类风湿样关节炎中同时/顺序使用其他DMARDs不建议同时使用美罗华和抗-类风湿治疗类风湿样关节炎适应证和剂量学说明以外。从临床试验完全评估美罗华后序贯使用其他DMARDs的安全性的数据有限(包括TNF抑制剂和其他生物制品)(见节4.5。可得到的数据表明当这类治疗在既往用美罗华治疗患者中使用临床上相关感染率没有变化,但是如美罗华治疗后使用生物药物和/或DMARD患者应被密切观察感染的体征。恶性病免疫调节药物可能增加恶性病风险。在类风湿样关节炎患者用美罗华有限经验的基础上(见节4.8)。展示数据似乎不提示恶性病任何风险的增加。但是,在此时不能排除发生实体肿瘤风险的可能性。4.5与其他药品相互作用和其他形式的相互作用当前,与美罗华药物相互作用可能性资料有限。在CLL患者中,共同给药用美罗华对氟达拉滨[fludarabine]或环磷酰胺的药代动力学似乎没有影响。此外,氟达拉滨和环磷酰胺对美罗华的药代动力学没有明显影响。在类风湿样关节炎患者中与氨甲喋呤共同给药对美罗华药代动力学没有影响。当与其他诊断性和治疗性单克隆抗体治疗,患者有人抗小鼠抗体或人抗嵌合体抗体(HAMA/HACA)滴度可能有过敏或超敏性反应。.在有类风湿样关节炎患者中,283例患者接受美罗华后,随后与生物制品DMARD治疗。在这些患者当用美罗华临床上相关感染率为6.01每100患者年与之比较,用生物制品DMARD治疗后为4.97每100患者年。4.6生育能力,妊娠和哺乳妊娠已知IgG免疫球蛋白跨越胎盘屏障。在临床试验中未曾研究母体暴露于美罗华后在人新生儿中B细胞水平。在妊娠妇女中没有来自适当和对照良好的研究数据,但是曾报道有些母亲在妊娠期间受美罗暴露生产的婴儿短暂B-细胞耗竭和淋巴细胞减少。因为这些理由美罗华不应给予妊娠妇女除非可能的获益胜过潜在的风险。在食蟹猴中进行的发育毒性研究揭示在子宫内无胚胎毒性的证据。母体动物暴露于美罗华注意到新生子代在新生后期有耗竭的B细胞群。在男性和女性的避孕由于在B细胞耗竭患者中利妥昔单抗的长滞留时间,美罗华治疗期间和治疗后12个月有生育能力妇女应使用有效避孕方法。哺乳不知道利妥昔单抗是否排泄在人乳汁。但是,因为母体IgG是排泄在人乳汁,和从哺乳猴乳汁中检测到利妥昔单抗,当用美罗华治疗和美罗华治疗后12个月妇女不应哺乳。生育能力对美罗华对生育能力的影响当前没有可得到的数据。4.7对驾驶和使用机器能力的影响没有进行研究美罗华对驾驶和使用机器的能力影响,尽管迄今报道的药理学活性和不良事件 指示很可能没有这类影响。4.8 不良反应来自非霍奇金淋巴瘤和慢性淋巴细胞白血病经验美罗华在非霍奇金淋巴瘤和慢性淋巴细胞白血病的总体安全性图形是根据来自患者来自临床试验和来自上市后监测数据。这些患者或用美罗华单药治疗(作为诱导治疗或诱导治疗后维持治疗)或与化疗联用。接受美罗华患者最频繁观察到不良药物反应(ADRs)是输注-相关反应在大多数患者发生在首次输注期间。输注-相关症状的发生率与随后输注较大幅度下降和美罗华8剂后是小于1%。在有NHL患者中临床试验期间约30-55%患者和in在有CLL患者临床试验期间30-50%患者发生感染性事件(主要是细菌和病毒)报道或观察到最频繁严重不良药物反应是:● 输注-相关反应(包括细胞因子释放综合征,肿瘤-溶解综合征),见节4.4。● 感染,见节4.4。● 心血管事件,见节4.4。其他报道的严重ADRs包括乙型肝炎重新激活和进行性多灶性白质脑病(PML)(见节4.4.)表1中总结了单独用美罗华或与化疗联用报道的ADRs的频数。各频数分组内,不良反应以下降严重性的顺序展示。频数被定义为非常常见(≥1/10),常见(≥ 1/100至< 1/10),不常见(≥1/1,000至< 1/100),罕见(≥ 1/10,000至<1/1000)和非常罕见(< 1/10,000)。只在上市后监测期间确定的ADRs,和其频数不能估计,在“不知道”下被列出。临床试验期间以下条目曾被报道为不良事件,但是,被报道相似或较低发生率在美罗华-组中与对照组比较被报道发生率相似或较低:血液毒性,中性粒细胞减少感染,泌尿道感染,感觉障碍,发热。
输注-相关反应在临床试验中多于50%患者报道输注-相关反应的提示性体征和症状,并主要见于首次输注期间,通常在头1至2小时。这些症状主要由发热,畏寒和寒颤组成。其他症状包括发红,血管水肿,支气管痉挛,呕吐,恶心,荨麻疹/皮疹,疲乏,头痛,喉刺激,鼻炎,瘙痒,疼痛,心动过速,高血压,低血压,呼吸困难,消化不良,乏力和肿瘤溶解综合征的特点。严重输注-相关反应(例如支气管痉挛,低血压)发生至12%病例。在有些病例中报道另外反应是心肌梗死,房颤,肺水肿和急性可逆性血小板减少。在较低或未知频数报道预先存在心脏情况加重例如心绞痛或充血性心衰或严重心脏事件(心衰,心肌梗死,房颤),肺水肿,多器官衰竭,肿瘤溶解综合征,细胞因子释放综合征,肾衰,和呼吸衰竭。与随后输注输注-相关症状的发生率大幅度减低和至含美罗华治疗的8个疗程是<1%患者。感染约70-80%患者中美罗华诱导B-细胞耗竭,但仅在少数患者中伴随血清免疫球蛋白减低。随机化研究在含美罗华-组报道较高发生率的局部化念珠菌感染以及带状疱疹。用美罗华单药治疗患者约4%报道严重感染。当与观察比较美罗华维持治疗至2年期间观察到总体感染的较高频数,包括3或4级感染。跨越2-年治疗期报道的感染无累积毒性。此外,曾报道用美罗华治疗其他严重病毒感染或新,重新激活或加剧,有些是致命性。患者大多数曾接受美罗华与化疗联用或作为造血干细胞细胞移植的一部分。这些严重病毒感染的实例是感染caused by the疱疹病毒(巨细胞病毒,水痘带状疱疹病毒和单纯疱疹病毒),JC病毒(进行性多灶性白质脑病(PML))和丙型肝炎病毒。在临床试验中还曾报道疾病进展后和再治疗发生致命性PML病例。曾报道乙型肝炎重新激活病例,其中大多数是接受美罗华与细胞毒化疗联用受试者。n有复发/难治CLL患者,3/4级乙型肝炎感染的发生率(重新激活和主要感染)在R-FC为2%相比氟达拉滨-环磷酰胺(FC)为0%。在有预先存在Kaposi肉瘤患者美罗华-暴露曾观察到Kaposi肉瘤的进展.这些病例发生在未批准适应证和患者大多数是HIV阳性细胞。血液学不良反应在临床试验用美罗华单药治疗给予共4周,少数患者发生血液学异常和通常轻和可逆性。4.2%报道严重(3/4级)中性粒细胞减少,贫血1.1%和血小板减少1.7%患者。美罗华维持治疗至2年期间,白细胞减少(5%相比2%,3/4级)和中性粒细胞减少(10%相比4%,3/4级)报道当与观察比较发生率较高。血小板减少的发生率低(<1%,3/4级)和治疗组间无不同。在用美罗华与化疗联用研究治疗疗程期间,3/4级白细胞减少(R-CHOP88%相比CHOP79%,R-氟达拉滨-环磷酰胺(FC)23%相比氟达拉滨-环磷酰胺(FC)12%),中性粒细胞减少(在既往未治疗过CLL R-CVP24%相比CVP 14%; R-CHOP 97%相比CHOP 88%,R-FC 30%相比FC19%),全血细胞减少(在既往未治疗过CLL中R-FC 3%相比FC1%)当与单独化疗比较是通常报道频数较高。但是,用美罗华和化疗被治疗患者与被治疗患者与单独化疗比较,中性粒细胞减少的较高发生率不伴随感染和虫染的较高发生率。在既往未治疗过和复发/难治CLL中研究曾确定用用美罗华加氟达拉滨-环磷酰胺(R-FC)治疗后,被治疗患者至25%的中性粒细胞减少延长(定义为末次剂量后第24天和第42天间中性粒细胞计数保持低于1×109/L)或发生开始晚(定义为既往延长患者中末次剂量后中性粒细胞计数低于1x109/L晚于第42天中性粒细胞减少或在第42天前恢复)。报道对贫血的发生率无差别。报道有些病例中性粒细胞减少晚发生末次输注美罗华后晚于第4周。在CLL一线研究中,BinetC阶段患者经受更多不良事件在美罗华-氟达拉滨-环磷酰胺(R-FC) 组与氟达拉滨-环磷酰胺(FC)组比较(R-FC 83%相比FC71%)。在复发/难治CLL研究中在R-FC组11%患者报道3/4级血小板减少与之比较FC组为9%患者。在有Waldenstrom氏巨球蛋白血症患者中美罗华研究中,治疗开始后曾观察到血清IgM水平短暂增加,可能是伴随高粘血症和相关症状。短暂IgM增加通常在4个月返回至少基线水平。心血管反应用美罗华单药治疗临床试验期间在18.8%患者中报道心血管反应与最频报道事件是低血压和高血压。报道输注期间3或4级心律失常的病例(包括室性和室上性心动过速)和心绞痛。维持治疗期间,用美罗华被治疗患者和观察3/4级心脏疾病的发生率间有可比性。心脏事件被报道为严重不良事件(包括房颤,心肌梗死,左室性衰竭,心肌缺血)用美罗华被治疗患者为3%与之比较观察为<1%。在美罗华与化疗联用研究评价中,的发生率grade3和4级心律失常,主要室上性心律失常例如心动过速和心房扑动/心房颤动,在R-CHOP组中较高(14例患者,6.9%)与之比较CHOP组(3例患者,1.5%)。所有这些心律失常或发生在美罗华输注或是伴随诱发条件:例如发热,感染,急性心肌梗死或预先存在呼吸和心血管疾病。R-CHOP和CHOP组间未观察到其他3和4级心脏事件的发生率的差别包括心衰,心肌疾病和冠状动脉疾病的表现。在CLL中,3或4级心脏疾病的总体发生率低在一线研究(美罗华-氟达拉滨-环磷酰胺(R-FC)为4%,氟达拉滨-环磷酰胺(FC)为3%)和在复发/难治研究(4%R-FC,4% FC)两者均如此。.呼吸系统间质性肺疾病的病例,已报道一些致命性结果。神经学事件治疗阶段期间,在第一治疗疗程期间用R-CHOP治疗4例患者(2%),所有都有心血管风险因子,经受血栓栓塞脑血管意外。治疗组间其他血栓栓塞事件的发生率无差别。相反,在CHOP组3例患者(1.5%)有脑血管事件,所有发生杂随访期。在CLL中,在一线研究中3或4级神经系统疾病(4% R-FC,4% FC)和在复发/难治研究(3%R-FC,3% FC)总体发生率都低。曾被报道后部可逆性脑病综合征(PRES)/可逆性后部白质脑病综合征(RPLS)病例。体征和症状包括视觉障碍,头痛,癫痫发作和精神状态改变,有或无高血压。PRES/RPLS的诊断需要脑影像确证。报道病例已认识到对PRES/RPLS风险因子,包括患者所患疾病,高血压,免疫抑制治疗和/或化疗。胃肠道疾病对非霍奇金淋巴瘤的治疗接受美罗华患者中曾观察到胃肠道穿孔有些病例导致死亡。在这些病例的大多数,美罗华与化疗给予。.IgG水平在临床试验在复发/难治滤泡淋巴瘤中评价美罗华维持治疗,观察和美罗华组诱导治疗后中位IgG水平都是低于正常低限(LLN)(< 7g/L)。在观察组中中位IgG水平随后增加至LLN以上,但美罗华组维持恒定。美罗华组在2年治疗期始终有IgG水平低于LLN患者的比例约60%,而观察组降低(36%2年后)。曾观察到低γ球蛋白血症小量自发性和文献病例。在儿童用美罗华治疗患者,在有些病例严重和需要长期免疫球蛋白替代治疗。在儿童患者中长期B细胞耗竭的后果不知道。皮肤和皮下组织疾病:曾非常罕见报道中毒性表皮坏死松解症(Lyell综合征)和Stevens-Johnson综合征,有些有致死性结局。患者亚人群-美罗华单药治疗老年患者(≥ 65岁):老年患者与较年轻患者(<65岁)所有级别ADRs和3/4级ADR的发生率相似。体积庞大疾病有体积庞大疾病患者比无体积庞大疾病患者3/4级ADRs发生率较高(25.6 %相比15.4 %)。这两组任何级别ADRs的发生率相似。重新-治疗对用美罗华进一步疗程再-治疗报道ADRs患者的百分率与报道ADRs对初始暴露(任何级别和3/4级ADRs)患者的百分率相似。患者亚人群 -美罗华联合治疗老年患者(≥ 65岁)有既往未治疗过或复发/难治CLL在老年患者与较年轻患者(<65岁)比较3/4级血液和淋巴不良事件的发生率较高。来自类风湿样关节炎经验美罗华在类风湿样关节炎的总体安全性图形是根据来自临床试验患者和来自上市后监测数据。有中度至严重类风湿样关节炎(RA)患者美罗华的安全性图形被总结在下面节中。在临床试验中3100例以上患者接受至少1个治疗疗程和被随访阶段范围从6个月至超过5年;约2400例患者接受2个或更多疗程治疗与有1000例以上已接受5或更多疗程。在上市后期间收集安全性资料经验反映预计的不良反应图形如同在临床试验中对美罗华所见(见节4.4)。患者接受2 × 1000 mg的美罗华分开间隔2周;此外对氨甲喋呤(10-25 mg/周)。美罗华输注给予后静脉输注100mg甲泼尼龙;患者还接受治疗口服泼尼松共15天。表2中列出事件。频数被定义为非常常见(≥1/10),常见(≥1/100至<1/10),不常见(≥1/1,000至<1/100)和非常罕见(<1/10,000)。各频数内分组,不良反应以严重性下降顺序列出。最频不良反应被考虑由于接受美罗华是输注相关反应(IRRs)。在临床试验中IRRs总体发生率为23%与首次输注和随着随后输注减低。严重IRRs不常见(0.5%患者)和主要见于初始疗程期间。此外在RA临床试验对美罗华对所见不良反应,进行性多灶性白质脑病(PML)(见节4.4)和上市后经验曾报道血清病样反应。
多个疗程多个疗程治疗是伴随与首次暴露后观察到相似ADR图形。首次美罗华暴露后所有ADRs率第一个6个月期间最高和其后降低。输注-相关反应(第一个治疗疗程期间最频),RA加重和治疗第一个6个月所有感染最频。输注-相关反应在临床研究中接受美罗华后最频ADRs是输注-相关反应(IRRs)(参见表2)。用美罗华3189例被治疗患者中1135例(36%)经受至少1次IRR有733/3189(23%)患者经受首次暴露于美罗华的首次输注后IRR。与随后输注IRRs的发生率下降。在临床研究中少于1%(17/3189)患者经受1次严重IRR。在临床研究中没有CTC4级IRRs和没有由于IRR死亡。CTC 3级事件的比例,和随疗程IRRs导致撤药减低和从疗程3向前罕见。用静脉糖皮质激素预先给药显著地减低IRRs发生率和严重程度(见节4.2和4.4)。在上市后情况中曾报道严重输注-相关反应与致死性结局。感染在美罗华治疗患者中感染总体率约为94每100患者年。感染主要轻至中度和大多数上呼吸道感染和泌尿道感染组成。感染的发生率是严重或需要IV抗菌素,约为4每100患者年。美罗华的多个疗程后严重感染率显示无明显增加。临床试验期间曾报道呼吸道感染较低(包括肺炎),在美罗华-组与对照组比较发生率相似。使用美罗华对自身免疫疾病的治疗后曾报道进行性多灶性白质脑病与致死性结局的病例。这包括类风湿样关节炎和说明书外自身免疫疾病,包括系统性红斑狼疮(SLE)和血管炎。在有非霍奇金淋巴瘤患者接受美罗华与细胞毒化疗联用,曾报道乙型肝炎重新激活病例(见非霍奇金淋巴瘤)。RA患者接受美罗华曾非常罕见报道乙型肝炎感染重新激活(见节4.4)。心血管在美罗华治疗患者被报道的严重心脏事件发生率为1.3每100患者年与之比较安慰剂治疗患者为1.3每100患者年。经受心脏事件(所有或严重)患者的比例跨越多个疗程没有增加。中性粒细胞减少用美罗华治疗观察到中性粒细胞减少事件,大多数是短暂和严重程度轻度或中度。给予美罗华几个月后可能发生中性粒细胞减少(见节4.4)。在临床试验的安慰剂-对照阶段,0.94% (13/1382)美罗华治疗患者和0.27%(2/731)的安慰剂患者发生严重中性粒细胞减少。曾罕见报道中性粒细胞减少事件,包括严重晚发病和持续中性粒细胞减少。在上市后情况中,其中有些伴随致死性感染。皮肤和皮下组织疾病:中毒性表皮坏死松解症(Lyell氏综合征)和Stevens-Johnson综合征,有些有致命性结局,曾报道非常罕见。实验室异常用美罗华治疗RA患者中曾观察到低γ球蛋白血症(IgG或IgM低于正常低限)。低IgG或IgM的发生后总体感染或严重感染率没有增加(见节4.4)。在用美罗华治疗儿童患者中曾观察到低γ球蛋白血症小量自发性和文献病例,在有些病例严重和需要长期免疫球蛋白替代治疗。不知道在儿童患者中长期B细胞耗竭的后果。从肉芽肿血管炎和显微多血管炎经验在在肉芽肿有多血管炎和显微多血管炎临床研究中,99例患者用美罗华治疗(375mg/m2,每周1次共4周)和糖皮质激素(见节5.1)。在表3中列出的ADRs是美罗华组所有发生率≥ 5%不良事件。
对选定的不良药物反应进一步信息:输注-相关反应:输注-相关反应(IRRs)在GPA和MPA临床研究中被被定义为一次输注24小时内发生的任何不良事件和被研究者认为在安全性人群与输注-相关。99例患者被美罗华治疗和12%经受至少1次IRR。所有IRRs为CTC1或2级,大多数常见IRRs包括细胞因子释放综合征,发红,喉刺激,和震颤。美罗华与静脉糖皮质激素联用给予可能减低这些事件的发生率和严重程度。感染:在99例美罗华患者中,主要终点在6-个月时感染总体率约为237每100患者年(95% CI 197 -285)。感染主要是轻至中度和大多数由上呼吸道感染,带状疱疹和泌尿道感染组成。严重感染率约为25每100患者年。美罗华组最频繁报道严重感染是肺炎频数4%。恶性病在有多血管炎和显微多血管炎肉芽肿美罗华治疗患者中恶性病的发生率在研究常见截止日期(当随访期最末患者已完成)临床研究为2.00每100患者年。在标准化发生率比率的基础上,的发生率恶性病似乎与有ANCA-相关血管炎患者既往报道相似。心血管在6-个月时心脏事件发生率约273每100患者年(95% CI149-470)。严重心脏事件率为2.1每100患者年(95% CI 3-15)。最频发报道事件是心动过速(4%)和房颤(3%)(见节4.4)。乙型肝炎重新激活少量病例乙型肝炎重新激活,有些有致命性结局,在上市后情况中肉芽肿血管炎和显微多血管炎患者接受美罗华曾报道。低γ球蛋白血症在肉芽肿血管炎和显微多血管炎用美罗华治疗患者中在6个月时曾观察到低γ球蛋白血症(IgA,IgG或IgM低于正常低限)。在阳性-对照,随机化,双盲,多中心,非劣效性研究,在美罗华组有低IgA,IgG和IgM水平,分别为患者基线正常免疫球蛋白水平的27%,58%和51%,与之比较环磷酰胺组分别为25%,50%和46%。在有低IgA,IgG或IgM患者中总体感染或严重感染率没有增加。中性粒细胞减少在肉芽肿血管炎和显微多血管炎患者的阳性-对照,随机化,双盲,多中心,美罗华非劣效性研究中,在美罗华组(单个疗程)24%患者和在环磷酰胺组23%患者发生CTC3级或更大中性粒细胞减少。中性粒细胞减少不伴随美罗华-治疗患者中严重感染观察到增加。在临床试验中未曾在肉芽肿血管炎和显微多血管炎患者中研究多个美罗华疗程对中性粒细胞减少发展的影响。.皮肤和皮下组织疾病:曾非常罕见地报道中毒性表皮坏死松解症(Lyell’s综合征)和Stevens-Johnson综合征,有些有致命性结局。4.9 药物过量在人临床试验中未曾有药物过量经验。但是,在对照临床试验在有自身免疫疾病患者中未曾测试过单剂量高于1000mg。在有慢性淋巴细胞白血病患者中迄今试验过最高剂量为5g。没有鉴定到另外安全性信号。在上市后情况中曾报道5例美罗华药物过量。3例未报道不良事件。被报道2例不良事件为流感样症状,剂量1.8g利妥昔单抗和致死性呼吸衰竭,用剂量2 g利妥昔单抗。5. 药理学性质5.1 药效动力学性质药物治疗组:单克隆抗体,ATC编码:L01X C02利妥昔单抗特异性结合至跨膜抗原,CD20,一种非糖基化的磷酸化蛋白质,位于前-B和成熟B淋巴细胞。这个抗原表达在非霍奇金淋巴瘤>95%所有B细胞上。.CD20是发现在正常和恶性B细胞,但在造血干细胞,前-B细胞,正常浆细胞或其他正常组织上不表达。这个抗原在抗体结合不内化和不从细胞表面脱落。CD20在血浆中不作为游离抗原循环和,因此,不与抗体结合竞争。利妥昔单抗的Fab结构域结合至B淋巴细胞CD20抗原上和Fc结构域可以招募免疫效应功能介导B细胞溶解。效应器-介导细胞溶解的可能机制包括补体依赖细胞毒性(CDC)结果来自C1q结合,和抗体依赖细胞毒性(ADCC)介导by在粒细胞,巨噬细胞和NK细胞的表面上1个或更多Fcγ受体。利妥昔单抗结合至B淋巴细胞上CD20抗原也曾显示通过凋亡诱导细胞死亡。美罗华的首次剂量完成后外周B细胞计数下降低于正常。对血液学恶性病被治疗患者,治疗的6个月内B细胞开始恢复和一般地治疗完成后12个月内返回至正常水平,虽然在有些患者中这可能更长(至中位恢复时间诱导治疗后23个月)。在类风湿样关节炎患者,分隔14天间隔两次输注1000mg美罗华后观察到外周血中B细胞立即耗竭。美罗华是否给予单药治疗或与氨甲喋呤联用,从第24周外周血B细胞计数开始增加而在大多数患者中至40周观察到恢复B细胞群[repopulation]的证据。一个小比例患者外周B细胞耗竭延长持续2年或更长在美罗华其末次剂量后。在肉芽肿有多血管炎或显微多血管炎患者,两次每周输注利妥昔单抗375mg/m2后外周血B细胞数减低至<10细胞/μL,和在大多数患者维持在该水平至6个月时间点。大多数患者(81%)显示B细胞恢复的征象,第12个月计数>10细胞/μL,87%患者18个月增加。在非霍奇金淋巴瘤和在慢性淋巴细胞白血病临床经验滤泡性淋巴瘤单药治疗初始治疗,每周1次共4剂在关键性研究中,166例患者有复发或化疗耐药低度或滤泡B细胞NHL接受375 mg/m2美罗华作为静脉输注每周1次共4周。总反应率(ORR)在意向治疗(ITT)人群为48 %(CI95 % 41% - 56%)有6%完全缓解(CR)和42%部分缓解(PR)率。对反应患者预计至疾病进展时间中位数(TTP)为13.0个月。在一个亚组分析中,在有IWFB,C,和D组织学亚型患者当与IWF A亚型比较时ORR较高(58%相比12%),最大病变为 < 5cm相比> 7cm患者较高,最大直径(53%相比38%),和有化疗敏感复发患者与化疗耐药比较时(定义为反应时间 <3个月)复发较高(50%相比22%).ORR在既往用自身骨髓移植(ABMT)治疗患者为78%相比较未用ABMT患者为43%。年龄,性别,淋巴瘤等级,初始诊断,存在或缺乏体积庞大疾病,正常或高LDH没有,存在淋巴结外病变也对美罗华反应都没有统计意义的影响(Fisher精确检验)。注意到反应率和涉及骨髓间统计显著相关。有涉及骨髓患者40%反应与之比较无骨髓涉及患者59%(p=0.0186)。一个逐步logistic回归分析不支持这一发现其中下列因子倍鉴定为预后因子:组织类型,基线时bcl-2阳性,对末次化疗和体积庞大疾病耐药性。初始治疗,每周1次共8剂在一项多中心,单组研究,37例患者有复发或化疗耐药,低度或滤泡B细胞NHL接受375mg/m2美罗华每周静脉输注共8剂。ORR为57% (95%可信区间(CI); 41% – 73%; CR 14%,PR43%)对反应患者有预计至疾病进展时间中位数(TTP)为19.4个月(范围5.3至38.9个月)。初始治疗,体积庞大疾病,每周1次共4剂在从三项研究合并数据中,39例患者有复发或化疗耐药,体积庞大疾病(单个病变直径 ≥ 10 cm),低度或滤泡B细胞NHL接受375 mg/m2的美罗华每周静脉输注共4剂。ORR为36 %(CI95 % 21 % – 51 %;CR 3 %,PR 33 %)有至疾病进展时间中位数(TTP)对反应患者为9.6个月(范围4.5至26.8个月)。再次-治疗,每周1次共4剂在一项多中心,单组研究,58例有复发或化疗耐药低度或滤泡B细胞NHL患者,患者对既往疗程美罗华曾实现客观临床反应,被美罗华每周静脉输注375mg/m2再治疗共4剂。三例患者在纳入前曾接受2个疗程美罗华和因此在研究中是给予第三疗程。在研究中2例患者被再治疗2次。对研究60例再-治疗,ORR为38% (CI 95 % 26% – 51%; 10% CR,28%PR)有预计至疾病进展时间中位数(TTP)对反应患者17.8个月(范围5.4 –26.6)。这个比较有利于美罗华的既往疗程(12.4个月)后实现至疾病进展时间中位数(TTP)。初始治疗,与化疗联用在一项开放随机试验,总共322例有滤泡淋巴瘤既往未治疗过患者被随机化至接受或CVP化疗 (环磷酰胺750mg/m2,长春新碱1.4 mg/m2直至在第1天最大2 mg,和泼尼松龙 40 mg/m2/day 在第1-5天)每3周共8个疗程或美罗华375 mg/m2与CVP联用(R-CVP)。在每个治疗疗程的第1天给予美罗华。总共321患者(162 R-CVP,159CVP)接受治疗和对疗效分析。患者的中位随访为53个月。R-CVP导致对主要终点,至治疗失败时间超过CVP显著获益(27个月相比6.6个月,p<0.0001,对数秩检验)。患者的比例有肿瘤缓解(CR,CRu,PR)是显著较高(p<0.0001卡方检验)在R-CVP组中(80.9%)比CVP组(57.2%)。与CVP比较,用R-CVP治疗显著延长至疾病进展或死亡时间,分别为33.6个月和14.7个月(p< 0.0001,对数秩检验)。在R-CVP组中位反应时间为37.7个月和在CVP组为13.5个月(p< 0.0001,对数秩检验)。关于总生存治疗组间差别显示显著临床差别(p=0.029,按中心分层对数秩检验):对在R-CVP组患者在53个月生存率为80.9%与之比较对在CVP组患者为71.1%。来自三项其他随机化试验的结果用除了CVP的美罗华与化疗联用方案(CHOP,MCP,CHVP/干扰素-α)也曾显示反应率,时间-依赖参数以及总生存显著改进。表4中总结了来自四项研究的关键性结果。
维持治疗
既往未治疗过滤泡性淋巴瘤在一项前瞻性,开放,国际,多中心,III期试验1193例患者有既往未治疗过晚期滤泡性淋巴瘤接受诱导治疗用R-CHOP(n=881),R-CVP(n=268)或R-FCM(n=44),按照研究者选择。总共1078患者对诱导治疗反应,其中1018例被随机化至美罗华维持治疗(n=505)或观察(n=513)。关于基线特征和疾病状态两治疗组充分平衡。美罗华维持治疗由一个单次输注美罗华375mg/m2体表面积给予每2个月直至疾病进展或最长时间2年组成。从随机化中位观察时间25个月后,美罗华维持治疗与有既往未治疗过滤泡性淋巴瘤患者观察比较导致研究者评估主要终点无进展生存(PFS)临床上相关和统计上显著改善(表5)。对次要终点无事件生存(EFS),至下一个抗-淋巴瘤治疗时间(TNLT),至下一个化疗时间(TNCT)和总体缓解率(ORR)来自用美罗华维持治疗也见到显著获益(表5)。主要分析的结果被确证用较长随访(中位观察时间:48个月),和被加入至表5以显示25和48个月随访期间比较。
在所有预先确定测试亚组美罗华维持治疗提供一致的获益:性别(男性,女性),年龄(<60岁,>=60岁),FLIPI计分[滤泡淋巴瘤国际预后指数Follicular Lymphoma InternationalPrognostic Index](<=1,2或>=3),诱导治疗(R-CHOP,R-CVP或R-FCM)和无论对诱导治疗反应质量(CR,CRu或PR)。维持治疗获益的探索分析显示在老年患者(>70岁)显示效应不太明显,但是样本大小小。复发/难治滤泡性淋巴瘤在一项前瞻性,开放,国际,多中心,III期试验,465例有复发/难治滤泡性淋巴瘤患者被随机化在一个第一步至诱导治疗用或CHOP(环磷酰胺,阿霉素,长春新碱,泼尼松龙;n=231)或美罗华加CHOP(R-CHOP,n=234)。两个治疗组关于基线特征和疾病状态充分平衡。总共334患者诱导治疗后实现完全或部分缓解在一个第二步被随机化至美罗华维持治疗(n=167)或观察(n=167)。美罗华维持治疗由每3个月单次输注美罗华375mg/m2体表面积直至疾病进展或最长时间2年组成。最终疗效分析包括所有患者随机化至研究的两个部分。对随机化至诱导期患者中位观察时间31个月后,当与CHOP比较时R-CHOP显著改善有复发/难治滤泡性淋巴瘤患者的结局(见表6).
对患者随机化至试验的维持期,中位观察时间是从维持随机化28个月。用美罗华维持治疗当与单独观察比较时导致临床上相关和统计上显著改善在主要终点,PFS(从维持随机化至复发,疾病进展或死亡的时间)(p<0.0001对数秩检验)。美罗华维持组中位PFS为42.2个月与之比较观察组为14.3个月。用cox回归分析,经历进展性疾病或死亡的风险美罗华维持治疗当与观察比较减低61%(95 % CI; 45 %-72 %)。在12个月时无进展率的Kaplan-Meier估算值在美罗华维持组78%为与之比较观察组为57 %。总生存的分析确证美罗华维持的显著获益超过观察(p=0.0039对数秩检验)。美罗华维持治疗减低死亡风险56 %(95 % CI; 22 %-75 %).
在所有亚组分析不管诱导方案(CHOP或R-CHOP)或对诱导治疗反应质量(CR或PR)确证美罗华维持治疗的获益(表7)。对CHOP诱导治疗反应患者中美罗华维持治疗显著延长中位PFS(中位PFS 37.5个月相比11.6个月,p<0.0001)以及对R-CHOP诱导反应患者中(中位PFS51.9个月相比22.1个月,p=0.0071)。虽然亚组是小,美罗华维持治疗对CHOP反应患者和患者对R-CHOP反应关于总生存均提供显著获益,虽然需要对这个观察较长随访确证这点。弥漫性大B细胞非霍奇金淋巴瘤在一项随机化,开放试验,总共399例既往未治疗过老年患者(年龄60至80岁)有弥漫性大B细胞淋巴瘤每3周接受标准CHOP化疗(环磷酰胺750mg/m2,阿霉素50 mg/m2,长春新碱1.4 mg/m2至 在第1天最大2 mg,和泼尼松龙40mg/m2/day在第1-5天)共8个疗程,或美罗华375mg/m2加CHOP(R-CHOP)。治疗疗程的第1天给予美罗华。最终疗效分析包括所有随机化患者(197例CHOP,202例R-CHOP),和有中位随访时间约31个月。两治疗组基线疾病特征和疾病状态很好平衡。最终分析确证R-CHOP治疗伴随一个无事件生存时间临床上相关和统计上显著改善(主要疗效参数;其中事件是死亡,复发或淋巴瘤进展,或新抗淋巴瘤治疗的开始)(p= 0.0001)。在R-CHOP组中无事件生存中位时间的KaplanMeier估算值为35个月相比CHOP组13个月,代表风险减低41%。在24个月时,R-CHOP组总生存估算值为68.2%相比CHOP组57.4%。随后分析总生存时间,进行中位随访时间60个月,确证R-CHOP获益超过CHOP治疗(p=0.0071),代表风险减低32%。所有次要参数的分析(反应率,无进展生存,无病生存,反应时间)验证R-CHOP与CHOP比较治疗效果。R-CHOP组疗程8后完全缓解率为76.2%和CHOP组为62.4 %(p=0.0028)。疾病进展风险减低46%和复发风险减低51%。在所有患者亚组(性别,年龄,年龄调整IPI,Ann Arbor阶段,ECOG,β2巨球蛋白,LDH,白蛋白,B症状,体积庞大疾病,结外部位,涉及骨髓),对无事件生存和总生存风险比例(R-CHOP与CHOP比较)分别小于0.83和0.95。R-CHOP伴随对按照年龄调整IPI[国际预后指数]高-和低-风险患者结局都改善。.临床实验室发现67例对人抗小鼠抗体(HAMA)评价患者中未注意到反应。356例对人抗嵌合体抗体(HACA)评价的患者中,1.1 %(4例患者)为阳性.慢性淋巴细胞白血病在两项开放随机化试验,总共817例既往未治疗过患者和552例有复发/难治CLL患者被随机化每4周接受或FC化疗(氟达拉滨25mg/m2,环磷酰胺250mg/m2,第1-3天)共6个疗程或美罗华与FC(R-FC)联用。在化疗前1天第一个疗程期间美罗华被给予剂量375mg/m2和随后治疗疗程各第1天剂量500mg/m2。患者如复发/难治CLL既往曾被单克隆抗体治疗或如对氟达拉滨或任何核苷类似物是难治性(被定义为未能实现部分缓解至少6个月)被排除出研究。总共810例患者(R-FC=403,FC=407)为一线研究(表8a和表8b)和552例患者(R-FC=276,FC=276)为复发/难治研究(表9)被分析疗效。在一线研究中,在中位观察时间48.1个月后,在R-FC组中位PFS为55个月和FC组为33个月(p< 0.0001,对数秩检验)。总生存的分析显示R-FC治疗超过单独FC化疗的显著获益(p =0.0319,对数秩检验)(表8a)。在大多数患者按照疾病基线时风险(即Binet阶段A-C)亚组分析一致地观察到PFS的获益(表8b)。
在复发/难治研究中,R-FC组中位无进展生存(主要终点)为30.6个月和FC组20.6个月(p=0.0002,对数秩检验)。几乎所有患者按疾病基线时风险亚组分析都观察到对PFS获益。R-FC与FC组比较报道总生存轻微但不显著改善。
结果来自其它支持性研究用美罗华联用与其他化疗方案(包括CHOP,FCM,PC,PCM,苯达莫司汀[bendamustine]和克拉屈滨[cladribine])对既往未治疗过和/或复发/难治CLL患者的治疗也已证实高总体反应率与无进展生存率的获益,尽管有温和较高毒性(尤其是骨髓毒性)。这些研究支持美罗华与任何化疗联用。在约180例预先-治疗用美罗华患者数据已证实临床获益(包括CR)和支持性美罗华再-治疗。儿童人群欧洲药品管理局已豁免提交自身免疫关节炎儿童人群所有亚组用美罗华研究的结果与滤泡性淋巴瘤和慢性淋巴细胞白血病。对儿童使用资料见节4.2。在类风湿样关节炎中临床经验在一项关键性随机化,对照,双盲,多中心研究(研究1)证实美罗华对TNF-抑制剂反应不佳患者减轻类风湿样关节炎的症状和体征的疗效和安全性.研究1评价517患者已经受对1种或更多TNF抑制剂治疗反应不佳或不能耐受。合格患者有活动性类风湿样关节炎,按美国风湿病学会(ACR)的标准诊断。美罗华以两次 IV输注分开间隔15天给药。患者接受2 × 1000mg美罗华的静脉输注或安慰剂与MTX联用。所有患者在首次输注后第2-7天接受同时60 mg口服泼尼松和在第8-14天30mg。主要终点是在24周时实现ACR20反应的患者比例。为长期终点,包括在56周时和在104周时放射影像学评估患者被随访超过24周。在此时间期间,来自原安慰剂组接受美罗华的81%患者24和56周间在开放延伸研究方案。在有早期关节炎患者中美罗华的研究(患者无既往氨甲喋呤治疗和患者对氨甲喋呤有反应不佳,但尚未用TNF-α抑制剂治疗)已符合其主要终点。因为关于长期美罗华治疗安全性数据不够充分,特别是有关恶性病和PML发展的风险,美罗华不适用为这些患者。疾病活性结局美罗华与氨甲喋呤联用与单独氨甲喋呤治疗患者比较显著增加实现ACR计分中改善至少20%患者的比例(表10)。跨越所有开发研究治疗获益相似与患者年龄,性别,体表面积,种族,既往治疗数或疾病状态无关。还注意到对ACR反应的所有各个组分临床上和统计上显著改善(触痛和肿胀关节计数,患者和医生全面评估,残疾指数计分(HAQ),疼痛评估和C-反应蛋白质(mg/dl)。
用美罗华与氨甲喋呤联用治疗患者比被单独用氨甲喋呤治疗患者疾病活性计分(DAS28)显著地更大减低(表9)。相似地,被美罗华和氨甲喋呤治疗患者与被单独用氨甲喋呤治疗患者比较在所有研究中实现一个好至中度欧洲抗风险反应联盟反应(EULAR)显著地更多(表10)。放射影像学反应放射影像学上评估结构性关节损伤和表示为修饰的总Sharp计分(mTSS)及其组分侵蚀计分和关节间隙狭窄计分的变化。在研究1中,在对1个或更多 TNF抑制剂治疗反应不佳或不能耐受患者中进行,在56周时接受美罗华与氨甲喋呤联用证实比原先接受单独氨甲喋呤患者放射影像学进展显著较低。原先接受单独氨甲喋呤患者,81%接受美罗华或16-24周间作为解救或56周前在延伸试验。还有原先接受美罗华/MTX治疗跨越56周有较高比例患者无侵蚀进展(表11).
还长期观察关节损伤进展性速率的抑制。研究1在2年时放射影像学分析证实接受美罗华与氨甲喋呤联用患者与单独氨甲喋呤比较结构性关节损伤进展显著减低,以及跨越2年期间关节损伤无进展的患者比例显著较高。身体功能和生活质量结局用美罗华治疗患者与单独用氨甲喋呤治疗患者比较观察到健康评估问卷残疾计分(HAQ-DI)和疲乏(FACIT[FunctionalAssessment of ImmunologyTherapy]-疲乏)显著减低。美罗华治疗患者的比例显示在HAQ-DI中的最小临床重要差别(MCID)(被定义为各个总计分减低>0.22)也高于接受单独氨甲喋呤患者(表12)。健康相关生活质量显著改善也被证实与健康调查简表SF-36的机体健康计分(PHS)和精神健康计分(MHS)两者显著改善。进一步,对这些计分实现最小临床上重要差别(MCID)患者的比例显著较高(表12)。
在自身抗体(RF和/或抗-CCP)血清阳性患者中疗效用美罗华与氨甲喋呤联用治疗对类风湿因子(RF)和/或抗环瓜氨酸肽(抗-CCP)血清阳性患者与对两者阴性患者比较显示反应增强。根据开始治疗前自身抗体情况分析美罗华治疗患者疗效结局。基线时对RF血清阳性和/或有抗-CCP患者与血清阴性患者比较,在24周时实现ACR20和50反应概率显著增加(p=0.0312和p=0.0096)(表13)。在48周时这些发现被复制,其中血清自身抗体阳性也显著增加实现ACR70的概率。在48周时,血清阳性患者比血清阴性患者实现ACR反应可能多2-3倍。血清阳性患者与血清阴性患者比较还有显著更大减低DAS28-ESR(图1)。
图1:按基线自身抗体情况DAS28-ESR从基线的变化
长期疗效用多个疗程治疗用美罗华与氨甲喋呤联用治疗跨越多个疗程导致在RA的临床体征和症状持续改善,如ACR,DAS28-ESR和EULAR反应所示在所有被研究患者群中都明显(图2)。身体功能持续改善如HAQ-DI计分和观察到对HAQ-DI实现MCID的患者比例所示。
图2:对TNF-抑制剂反应不佳患者对4个治疗疗程的ACR反应(24周后每个疗程(患者内, 随访内)(n=146)临床实验室发现在临床研究中用美罗华治疗总共392/3095(12.7%)有类风湿样关节炎患者测试对人抗嵌合体抗体(HACA)阳性。人抗嵌合体抗体(HACA)的出现患者的大多数不伴随临床恶化或对随后输注反应风险增加。人抗嵌合体抗体(HACA)的存在可能伴随随后疗程第二个输注后输注或过敏反应的恶化。儿童人群欧洲药品管理局已豁免提交自身免疫关节炎儿童人群所有亚组用美罗华研究的结果。对儿童使用资料见节4.2。临床经验肉芽肿有多血管炎(Wegener’s)和显微多血管炎在一项阳性-对比药,随机化,双盲,多中心,非劣效性研究,总共被纳入和治疗197例年龄15岁或以上有严重,活动性肉芽肿有多血管炎(75%)和显微多血管炎(24%)患者。患者以1:1比例被随机化至接受或每天口服环磷酰胺(2mg/kg/day)共3-6个月或美罗华(375mg/m2)每周1次共4周。在随访期间,环磷酰胺组所有患者接受硫唑嘌呤[azathioprine]维持治疗。两组患者每天接受1000mg脉冲静脉(IV)甲泼尼龙(或另一个等同剂量的糖皮质激素)共1至3天,接着口服泼尼松(1 mg/kg/day,不超过80mg/day)。从研究治疗开始6个月完成泼尼松逐渐减小[tapering]。主要结局测量在6个月时实现完全缓解被定义为对Wegener氏肉芽肿(BVAS/WG)Birmingham血管炎活性计分为零0,和停用糖皮质激素治疗。对治疗差别预先指定的非劣效性边界是20%。研究证实美罗华与环磷酰胺对在6个月时完全缓解(CR)的非劣效性(表14)。对有新诊断疾病患者和对有复发疾病患者两者都观察到疗效(表15)。
在12和18个月时完全缓解在美罗华组中,在12个月时48%患者实现CR,和在18个月时39%患者实现CR。在被用环磷酰胺治疗患者中(接着用硫唑嘌呤维持完全缓解),在12个月时39%患者实现CR,和在18个月时33%患者实现CR。从12个月至18个月,在美罗华组观察到8例复发相比较在环磷酰胺组为4例。用美罗华再治疗根据研究者判断15例对疾病活动性复发的治疗患者接受美罗华治疗的第二个疗程,复发发生在美罗华第一个疗程后6和18个月间。来自当前研究数据有限阻碍做出有关有肉芽肿与多血管炎和显微多血管炎患者中美罗华随后疗程疗效的任何结论。继续免疫抑制治疗,对处在复发风险患者治疗可能特别适当(即监视有早期复发史和肉芽肿有多血管炎,或有B-淋巴细胞的重组患者此外与PR3-ANCA)。当用美罗华已实现缓解,继续免疫抑制治疗可被认为预防复发。尚未确定美罗华在维持治疗的疗效和安全性。实验室评价在18个月时总共23/99(23%)美罗华-治疗患者在研究中被测试对人抗嵌合体抗体(HACA)阳性。在筛选时99例美罗华-治疗患者没有一例是人抗嵌合体抗体(HACA)阳性。在美罗华-治疗患者中不清楚人抗嵌合体抗体(HACA)形成的临床关联。5.2 药代动力学性质非霍奇金淋巴瘤根据一项群体药代动力学分析在298例NHL患者接受单次或多次美罗华输注作为单药或与CHOP治疗联用(应用美罗华剂量范围从100至500mg/m2),非特异性清除率(CL1),特异性清除率(CL2)可能由B细胞或肿瘤负荷贡献,和中央室分布容积(V1)典型的的群体估算值分别是0.14L/day,0.59 L/day,和2.7 L。美罗华的估算中位末端半衰期为22 days(范围,6.1至52days)。基线CD19-阳性细胞计数和可测量的肿瘤病变的大小对美罗华的CL2变异性的贡献有些在数据来自161例患者给予375mg/m2作为一个静脉输注共4每周1次剂量。患者有较高CD19-阳性细胞计数或肿瘤病变有较高的CL2。但是,对CD19-阳性细胞计数和肿瘤病变大小校正后对CL2个体间变异性的一个大组分保留。V1随体表面积(BSA)和CHOP治疗变化。在V1(27.1%和19.0%)这个变异性分别被范围在BSA(1.53至2.32m2)和当前CHOP治疗贡献,是相对地小。年龄,性别和WHO性能状态对美罗华的药代动力学没有影响。这个分析提示用被测试的协变量调整美罗华剂量预计不会导致对其药代动力学变异性减小。美罗华,当静脉输注给予剂量375mg/m2间隔每周1次共4剂至203例有NHL未曾用过美罗华患者,在第四次输注后产生中位Cmax为486μg/ml(范围,77.5至996.6 μg/ml)。在完成末次治疗后3 – 6个月患者血清可检测到利妥昔单抗。给予美罗华剂量375mg/m2间隔每周1次静脉输注共8剂至37例NHL患者,平均Cmax随连续输注增加,跨越从首次输注后均数243 μg/mL(范围,16– 582 μg/ml)至第8次输注后550 μg/ml (范围,171 – 1177 μg/ml)。美罗华当给予作为6次输注375 mg/m2与6个疗程CHOP化疗联用与单独美罗华的药代动力学图形所见相似。慢性淋巴细胞白血病在CLL患者中美罗华被给予作为IV输注在一个第一-疗程剂量375 mg/m2增加至500mg/m2每个疗程与氟达拉滨和环磷酰胺联用共5剂。平均Cmax(N=15)为408 μg/mL (范围,97 – 764μg/ml)后第五次500 mg/m2输注和平均末端半衰期为32天(范围,14 – 62天)。类风湿样关节炎两项美罗华剂量1000 mg间隔两周的静脉输注后,平均末端半衰期为20.8天(范围,8.58至35.9天),平均全身清除率为0.23 L/day(范围,0.091至0.67 L/day),和平均稳态分布容积was 4.6 l(范围,1.7至7.51 L)。相同数据的群体药代动力学分析对全身清除率和半衰期给出相似均数值,分别0.26L/day和20.4天。群体药代动力学分析揭示BSA和性别是在药代动力学参数解释个体间变异性最显著的协变量。对BSA调整后,男性受试者比女性受试者有较大分布容积和较快清除率。性别-相关药代动力学差别不认为与临床上相关和不需要调整剂量。不能得到有肝或肾受损患者的药代动力学数据。在四项研究中,在第1天和第15天两次IV给予500 mg和1000mg后评估利妥昔单抗的药代动力学。在所有这些研究中,利妥昔单抗的药代动力学在跨越被研究的有限剂量范围是剂量正比例。首次输注后对血清利妥昔单抗对2× 500 mg剂量的均数Cmax范围从157至171 μg/ml和对2 × 1000 mg剂量范围从298至341μg/ml。第二次输注后,对2 × 500 mg剂量均数Cmax范围从183至198 μg/ml和对2 × 1000mg剂量范围从355至404 μg/ml。对2 × 500 mg剂量组均数末端消除半衰期范围从15至16天和对2 × 1000mg剂量组17至21天。对两个剂量第二次输注后均数Cmax与首次输注比较是较高16至19%。在两次IV给予500 mg和1000 mg后对在第二个疗程再-治疗后评估利妥昔单抗的药代动力学。首次输注后对2 × 500mg剂量血清利妥昔单抗均数Cmax是170至175 μg/ml和对 2 × 1000 mg剂量是317至370μg/ml。第二次输注后对2 × 500 mg剂量Cmax为207 μg/ml和对2 × 1000 mg剂量范围从377至386μg/ml。第二个疗程第二次输注对2 × 500 mg剂量均数末端消除半衰期为19 天和对2 × 1000mg剂量范围从21至22天。跨域两个治疗疗程利妥昔单抗PK参数有可比性。在抗肿瘤坏死因子反应不佳发人群中药代动力学(PK)参数,在相同给药方案(2 × 1000mg,IV,间隔2周),有均数最大血清浓度369 μg/ml和均数末端半衰期19.2天是相似。肉芽肿血管炎和显微多血管炎根据在97例有肉芽肿与多血管炎和显微多血管炎患者接受375mg/m2利妥昔单抗每周1次共4剂的数据群体药代动力学分析,估算的中位末端消除半衰期为23天(范围,9至49天)。利妥昔单抗平均清除率和分布容积分别为0.313 L/day(范围,0.116至0.726 L/day)和4.50 L(范围2.25至7.39 L)。在这些患者利妥昔单抗的PK参数与在类风湿样关节炎患者中曾被观察到的似乎相似。5.3临床前安全性数据利妥昔单抗曾显示对B细胞CD20抗原高度特异性。在食蟹猴中毒性研究曾显示除在外周血和在淋巴样组织B细胞期望的药理学耗竭无其他效应。食蟹猴曾进行发育毒性研究在直至100mg/kg(在妊娠第20-50天处理)和未揭示由于利妥昔单抗对胎儿毒性的证据。但是,观察到胎儿在淋巴样器官B细胞依赖剂量药理学耗竭,which持续出生后和伴随在受影响新生动物中IgG水平降低。这些动物出生6个月内B细胞计数返回至正常和没有损害免疫接种反应。未进行长期动物研究确定利妥昔单抗的致癌性潜能,或确定对雄性和雌性生育能力的影响。未进行标准测试致突变研究,因为这类测试对这个分无相关性。但是,由于其特性很可能利妥昔单抗没有任何致突变性潜能。6. 药学特点6.1 赋形剂清单柠檬酸钠聚山梨醇80氯化钠氢氧化钠盐酸注射用水6.2 不兼容性美罗华和聚氯乙烯或聚乙烯袋或输注组件间未曾观察到不兼容性。6.3 保质期30个月美罗华制备好的输注溶液在2 °C - 8 °C是物理上和化学上稳定24小时和随后在室温12小时。从微生物学观点,制备的输注溶液应立即使用。如不立即使用,在使用中贮存时间和条件使用前是使用者的责任和将在2 °C – 8°C正常地不长于24小时,除非稀释在控制和已确证的无菌条件进行。6.4对贮存特殊注意事项贮存在冰箱(2 °C – 8 °C)。容器保存在外部纸箱以避光保护。对稀释后药品贮存条件,见节6.3。6.5 容器性质和内容透明I型玻璃小瓶与丁基橡胶瓶塞含在50 ml中500 mg利妥昔单抗。1小瓶包装。6.6对遗弃和其他处置的特殊注意事项美罗华在无菌,无防腐剂,无热原,单次使用小瓶供应。.无菌操作抽吸需要量的美罗华,和稀释至一个计算好浓度1至4 mg/ml利妥昔单抗进入一个含无菌,无热原氯化钠9 mg/ml(0.9%)注射用溶液或5 %D-葡萄糖水输注袋内。为混合溶液,轻轻地导致袋为了避免起泡。必须小心保证制备溶液无菌性。因为药品不含任何抗微生物防腐剂或抑菌剂,必须遵守无菌技术。非肠道药品在给药前应肉眼观察颗粒物质和变色。任何未使用的药品或废物应遵守当地要求遗弃。7. 上市受权持有者Roche Registration Limited6 Falcon WayShire ParkWelwyn Garden CityAL7 1TWUnited Kingdom8. 上市授权号EU/1/98/067/0029.首次授权日期/授权的更新首次授权日期: 1998年6月2日最后更新日期: 2008年6月2日10. 文本修改日期在欧洲药品监管局(EMA)网站可得到此药品的详细资料http://www.ema.europa.eu/
 爱华网
爱华网