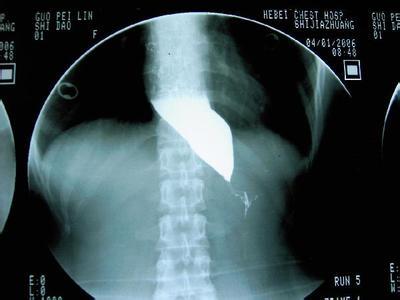
上周门诊收了一个病人,是贲门下糜烂,病理是高级别上皮内瘤变。事先做了超声内镜,病变局限于黏膜层。上午讨论时,大家很关心的是贲门下病变的操作难度,的确,这个病变位于高位胃体的小弯侧,倒镜时病变完全“躲”在镜身后方。Jim甚至建议我如果病变不大,直接用斜口凹槽透明帽下EMR。我想了下,因为做了这么多ESD,还没有做过真正意义上的贲门下小弯侧的ESD。常规冲洗胃腔和用链酶蛋白酶喷洒黏膜后靛胭脂染色,病变显示清晰。用Flex刀标记时就面临了预想中的困难。于是就预先装好了透明帽,以往做的时候基本上都是在进行黏膜下剥离时才装。在透明帽下视野显示较好,倒镜仍然无法操作,病变就位于镜身后方。正镜状态下开始进行操作,用透明帽稍下压贲门,使病变肛侧暴露较好,常规注射后环周黏膜切开,一切都顺利,补充注射后剥离过程中从口侧向肛侧进行,在贲门近侧剥离的很顺利,当翻过EGJ时视野暴露的不是很好。贲门周围血管非常丰富,如果黏膜预切开不理想,不停出血的话视野就更差。剥离到一大半时病变挛缩明显,补充注射后直接予圈套切除。之所以转为圈套,是因为出血影响了视野。
由于病变位置的关系,今天做的比较辛苦,耗时倒不长,大量的时间花在了反复正镜倒镜的观察上了。给自己也总结了一些经验教训。类似的情况还是会有很多,不能知难而退。只要掌握一个原则,给病人创伤最小和效果最佳的治疗手段,术前充分准备,术中仔细观察,小心操作。
 爱华网
爱华网