失禁性皮炎(Incontinence-associated Dermatitis,IAD)是近年提出的概念,被广泛认为是大小便失禁患者的常见并发症。有研究指出临床上护士对失禁性皮炎与压疮(尤其是I、II期压疮)难以正确鉴别。本文参考Beeckman制作的失禁性皮炎与压疮鉴别课件与《失禁性皮炎最佳实践原则》,详细阐述失禁性皮炎与压疮的鉴别方法。有研究表明学习PUCLAS可以提高护士对二者的鉴别能力。本期推送内容主要介绍了失禁性皮炎(IAD)与压疮(PU)的概念、两者的区分(临床特点与病人特征),帮助广大临床医务人员正确区分IAD和PU。
失禁性皮炎(Incontinence-associated Dermatitis,IAD)是指皮肤暴露于尿液或粪便后导致的皮肤炎症反应。俗称尿布疹,尿布性皮炎,会阴部皮疹。表现为红斑,伴或不伴水泡、糜烂。
压疮(Pressure Ulcer,PU)是指皮肤和/或皮下组织的局部损伤,通常位于骨隆突处,由压力或压力联合剪切力所致。压疮分期不同,临床表现有所不同。
压疮与失禁性皮炎常发生于相同部位(如臀部),并且I,II期压疮与失禁性皮炎外观相似,压疮和失禁性皮炎还会同时出现,导致许多护士难以正确鉴别。如果鉴别错误,护士会采取错误的护理措施,造成不必要的医疗资源浪费,影响伤口愈合,甚至会增加患者住院天数,加重经济负担。因此,护士正确鉴别压疮和失禁性皮炎十分重要。
内容
IAD
PU
病史
大/小便失禁
暴露于压力/剪切力
症状
疼痛、烧灼、瘙痒、刺痛
疼痛
位置
影响会阴、生殖器周围;臀部;臀沟;大腿上部内侧和后方;下背;可能会延伸到骨突处
通常覆盖骨突处或与医疗设备的位置相关
形状/边缘
受影响区域比较弥散,边缘界限模糊
边缘或边界清晰
表现/深度
伴有红斑(苍白性或非苍白性)的完整皮肤,有或者没有浅表性、部分皮肤层丧失
表现为非苍白性红斑的完整皮肤,或是部分或全部皮肤层丧失等
伤口基底可能含有坏死组织
其他
可能出现继发性浅表性皮肤感染(如念珠菌感染)
可能出现继发性软组织感染
下面将对以上各点进行详细讲解:
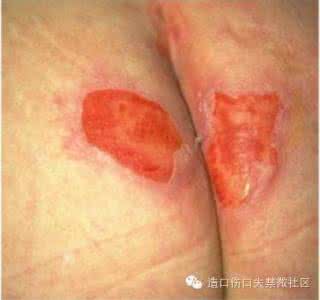
1、病因
IAD 是由多种因素造成的,病因较为复杂:
??(1)?皮肤角质层结构:
皮肤的主要屏障是最外层的角质层。不同部位皮肤的角质层由多达15-20层扁平皮肤细胞组成,这些扁平细胞又称为角化细胞。当角质层中的上层角化细胞脱落,新的下层角化细胞便开始形成,不断更新从而维持皮肤屏障的完整性。此外,角化细胞层之间嵌入脂质,并通过名为细胞桥粒的蛋白链相互连接,这增加了角质层矩阵结构的稳定性。这样的结构在角质层调节水分进出中发挥重要作用,可以确保皮肤在发挥有效功能时能够得到充分但不至于过多的水分。同时,角化细胞内含有多种蛋白质、糖类和其他物质,统称为天然保湿因子(NMF)。NMF帮助整个结构进行水合反应,以维持一个有效和灵活的屏障。如图1所示:
图 1
?(2)皮肤pH:
健康的皮肤pH值在4-6之间,呈酸性。pH值在皮肤屏障中起着重要作用(酸性外膜),可帮助调节皮肤上的常驻细菌(皮肤微生物)。此外酸性pH值还可以确保角质层结合和屏障功能达到最佳状态。
当由于大小便失禁导致皮肤pH增加,角质层屏障功能受损,细菌繁殖时,IAD则容易发生。IAD发生机制如图2所示:
图 2
图2解释:
· 当皮肤接触到尿液、粪便、双重感染或者频繁的清洁,皮肤的屏障功能就会降低;
· 皮肤pH值增高会增加细菌定植的危险;
· 细菌定植会导致细菌过度繁殖,造成皮肤感染;
· 会阴部皮肤与纱布、衣服、床面或者椅面接触会增加摩擦力;
· 局部刺激合并摩擦力削弱了皮肤功能,若不及时处理,则会发生IAD;
压疮发生病因:
压疮的发病机制仍未完全清楚,存在多种学说:如缺血性损伤机制,缺血再灌注损伤机制,以及细胞变形机制等。最关键的是组织受到压力,或压力联合剪切力后导致组织缺血缺氧。
尽管IAD和压疮有不同的病因,但可能会共存:IAD是一种“自上而下”的损伤,即损伤从皮肤表面开始(见图3),而压疮则被认为是“自下而上”的损伤,即损伤从下方软组织和皮肤的内部变化开始(见图4)。
图 3
图 4
IAD
· IAD也可能出现在骨隆突处,但是是由于潮湿而不是压力及剪切力导致;
· 潮湿和摩擦力的结合可以导致皮肤皱褶处的IAD;
· 仅在臀裂出现的线型损伤更可能是IAD 而不是PU(见图5);
· 肛周发红/皮肤刺激最可能是粪便导致的IAD
图 5 臀裂处的线型损伤
PU
· 不在骨隆突处的损伤不太可能为压疮(医疗器械相关性压疮除外)
附注:
· 软组织受压处也可能发生PU(例如:胃管、氧管、尿管)
· 肥胖病人皮肤皱褶处的伤口可能是由摩擦力、潮湿和压力共同导致而成的,如图6所示:
图 6 摩擦力、潮湿和压力共同导致的损伤
IAD
· 弥散、边缘不规则且存在表浅的点状破损更可能是IAD
· 在镜面溃疡(溃疡呈对称)中,至少有一个伤口可能由于潮湿导致的(尿液,粪便,汗液或伤口分泌物),见图7:
图 7 镜面溃疡(Kissing Ulcer)
PU
· 如果损伤仅局限于一个点,则更有可能是压疮
· 环状或规则的伤口更可能是压疮,不过摩擦力导致的环形或规则损伤则要排除在外
附注:
· PU和IAD经常一起发生,造成伤口形状不规则。
· 足跟受到摩擦力也有可能形成全层组织损伤的环形样伤口。摩擦导致的损伤与压疮区分基于对患者病史的了解和周密的观察。
IAD
· IAD大部分是表浅的(部分皮层破损)
· 如果有感染,损伤的深度轻微加深,范围会广泛扩大
PU
· 皮肤最表层损伤为部分皮层损伤(如Ⅱ期压疮)
· 如果全皮层损伤,但肌肉层未受损,为Ⅲ期压疮
· 如果肌肉筋膜受损,为Ⅳ期压疮
附注:
· 擦伤由摩擦力引起
· 如果摩擦力作用于IAD,则会导致浅表皮肤损失(皮肤结构撕裂,锯齿状伤口)
IAD
· IAD没有坏死组织
PU
· 骨突处出现黑色坏死的焦痂为III或IV期压疮,若焦痂完全覆盖伤口无法分清深度则为不可分期压疮
当足跟处皮肤完整且皮肤下面呈黑色或蓝色,可考虑有坏死组织(损伤可能已发展成坏死焦痂)
附注:
· 坏死组织可变软且改变颜色(如蓝色、棕色、黄色、灰色等),但都不是表浅的
· 应区分黑色坏死焦痂和干的血疱。
IAD
· IAD伤口呈弥散、参差不齐或不规则边缘,如图9、图10:
图 9 边缘弥散
图 10 边缘参差不齐
PU
· 如果边界清晰,很可能是PU,如图11:
图 11 边界清晰
附注:
· 受到摩擦力影响的IAD可见参差不齐的边缘
IAD
· 红色皮肤:如果红斑不均匀分布,损伤可能是IAD(除了由压力和剪切力所致的损伤);
· 周围皮肤呈粉色或白色的:由于潮湿导致浸渍;
PU
· 红色皮肤:如果是指压不变白的红斑,考虑是Ⅰ期压疮;深色皮肤的人,持续性红斑可呈蓝色或紫色;
· 创面床为红色:考虑是Ⅱ/Ⅲ/Ⅳ期压疮的肉芽;
· 创面床为黄色:软化的坏死组织呈黄色的,并且是非表浅的,考虑是Ⅲ/Ⅳ期压疮;蜕皮:是乳脂状,菲薄的浅表层,考虑是Ⅲ/Ⅳ期压疮;
创面床上呈黑色或坏色:考虑是Ⅲ/Ⅳ期压疮。如图12:
图 12 创面上有黄色坏死组织
附注:
· 创面床上出现绿色:提示感染(如绿脓假单胞菌);
· 红色:如果皮肤(或损伤)呈红色且干燥或红白相间,可能是真菌感染(如白色念珠菌),经常出现在臀裂处;
· 氧化锌软膏可能会使皮肤变白,从而影响伤口观察。
(1)查阅病历中病人的伤口记录
①如果开始就是大且深的损伤,则不可能是IAD;
②如果损伤由于长期受压力和(或)剪切力导致的,即使现在不受压力和/或剪切力,也应该考虑为压疮;
③表浅线状损伤经常是由于移除敷料或医用胶布造成的,这种伤口既不是IAD 也不是PU,而应该考虑为撕脱性皮肤损伤;
④如果采取了减压措施且使用合适的敷料超过7到10天(将伤口按照压疮处理),伤口没有改善,且存在潮湿,则要考虑IAD的可能;
⑤如果一个疑似IAD 的皮肤损伤在使用皮肤保护产品或者失禁/潮湿管理2天后没有好转,并且合并压力和(或)剪切力,应考虑PU 的可能——排除接触过敏的可能性(如乳胶过敏),当诊断不明时建议皮肤科专家会诊。
(2)尝试找出造成损伤的原因
· 不同受压处的皮肤状况
如果其他的皮肤受压处已经出现PU,考虑该损伤为PU。
· 检查是否可能在患者活动、转移、改变体位时造成损伤
如果受损区位于受压处,很可能是PU;
如果受损区不在受压处,不太可能是PU;
如果IAD 皮肤受到摩擦,则会导致表浅皮肤破损,皮肤会被撕开或呈锯齿状;
持续摩擦会导致皮肤磨损;
如果剪切力使浅表及深层组织变形,可能会导致PU。
· 如果损伤出现在足跟,判断是否由下列因素造成
压力/剪切力:考虑为PU;
活动/转移/鞋子原因 :考虑为摩擦损伤/磨损。
· 如果病人有失禁,应考虑损伤是否为IAD
如果失禁患者使用了维持皮肤屏障功能的产品,则损伤为IAD 的可能性较小;
如果患者使用的尿垫经常过湿透饱和,考虑为IAD。
· 排除其他可能的原因
有时很难区分IAD 与 感染(白色念珠菌感染),因为两者都有不规则的边缘以及卫星结节。有感染的临床表现(发热,白细胞增多)可区分出是否为IAD;
不能准确鉴别时应请皮肤病专家会诊。
· 皮肤温度
比较受压处皮肤与周围皮肤的温度:
如果受压点的温度高于周围,出现充血,说明皮损是最近出现的;
如果受压点的温度低于周围,且血运受限,说明皮损不是最近出现的。
· 出现疼痛的原因
溃疡处及溃疡周围的感觉神经末梢受刺激;
清创时;
医疗器械(管道,引流管)安置太紧;
敷料与伤口表面之间的摩擦;
移除与黏贴的敷料时;
· PU 患者同时存在急性与慢性疼痛
他们将疼痛描述成火烧样、针刺样、尖锐的、刺痛样的疼痛。
总结
· 正确诊断IAD 和PU 需要考虑损伤皮肤特征和病人特征。
· 区分两者需要许多培训与实践。
失禁性皮炎与压疮鉴别课件来自压疮分类自评工具(Pressure Ulcer Classification Self-Assessment Tool,PUCLAS)第3版中的部分内容,PUCLAS包括四个部分,压疮介绍,压疮分期,失禁性皮炎介绍,压疮与失禁性皮炎的鉴别四个部分,该课件来自于欧洲压疮委员会的官网(http://www.epuap.org/),注册为网站会员即可获得课件的完整版。《失禁性皮炎最佳实践原则》来自于Wounds International(http://www.woundsinternational.com/),登陆该网站即可免费获得英文版与中文版翻译。
[1] Beeckman D,Schoonhoven L,Fletcher J,et al. Pressure ulcers andincontinence-associated dermatitis: effectiveness of the Pressure UlcerClassification education tool on classification by nurses[J]. BMJ Quality &Safety, 2010, 19(5): e3.
[2]Beeckman D etal.Proceedings of theGlobal IAD Expert Panel.Incontinence-associated dermatitis: moving preventionforward. Wounds International 2015.
[3] Menon G, Cleary GW, Lane ME . Thestructure and function of the stratum corneum. Int J Pharmaceutics 2012; 435:3-9.
[4] Del Rosso JQ, Levin J. The clinicalrelevance of maintaining the function and integrity of the stratum corneum inboth healthy and disease-affected skin.J Clin Aesthetic Dermatol 2011; 4(9):22-42.
[5] Ali SM , Yosipovitch G. Skin pH: frombasic science to basic skin care. Acta Derm Venereol 2013; 93: 261-67.
[6] Kottner J, Balzer K, Dassen T, HeinzeS. Pressure ulcers: a critical review of definitions and classifications.Ostomy Wound Manage 2009; 55(9): 22-9.
[7]Berlowitz DR , Brienza DM . Are allpressure ulcers the result of deep tissue injury? A review of the literature.Ostomy Wound Manage 2007; 53(10): 34-8.
 爱华网
爱华网