2015年伊始,中国台湾心脏病学会(TSOC)和高血压学会(THS)联合出台了2015年高血压管理指南。该指南充分考虑了亚洲高血压的流行病学特点,以简单易懂的流程图体现了高血压的防治理念和管理要求,临床实用性强。其所提出的3大流程(诊断流程、治疗流程和未达标后的调整流程)简便可行,值得关注和借鉴。
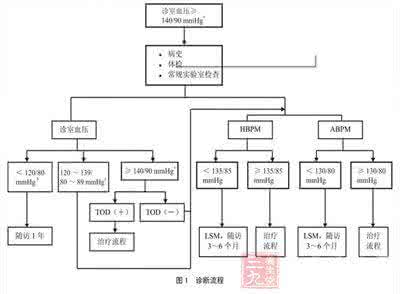
一、诊断流程
1.一般患者诊室血压≥140/90 mmHg(特殊人群,如合并糖尿病、冠心病、慢性肾脏病蛋白尿的患者诊室血压≥130/80 mmHg),应进行常规实验室检查,并了解必要的病史。
常规检查包括:血红蛋白和血细胞比容;血清肌酐、肌酐清除率、肾小球滤过率;血钠、钾、钙;空腹血糖;总胆固醇、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇和甘油三酯;血尿酸;尿常规;心电图;X线胸片。
推荐检查:口服糖耐量试验或糖化血红蛋白;超敏C反应蛋白;微量白蛋白定量或蛋白尿;眼底检查;超声心动图;颈动脉超声;家庭血压监测(HBPM)/动态血压监测(ABPM);踝臂指数;脉搏波传导速度。
对于存在并发症的高血压患者应进一步寻找脑、心、肾和血管损害,根据既往史、体格检查或常规检查寻找继发性高血压。
2.2周至1个月间复测诊室血压。如血压<140/90 mmHg(特殊人群<130/80 mmHg),则继续随访。如患者血压为正常高值(120~139/80~89 mmHg,特殊人群120~129/70~79 mmHg),应在3~6个月内行ABPM或HBPM以除外隐匿性高血压。
3.复查血压仍≥140/90 mmHg者,应寻找靶器官损害的证据[包括左室肥厚、微量白蛋白尿、无症状动脉粥样硬化(颈动脉内中膜增厚或主动脉斑块)、踝臂指数<0.9或脉搏波传导速度加快]。如存在靶器官损害,应启动治疗流程。若无靶器官损害,行ABPM或HBPM除外白大衣高血压的可能。
4.如HBPM≥135/85 mmHg或ABPM≥130/80 mmHg,应启动治疗流程。HBPM和ABPM<13585 mmHg者,应给予生活方式干预,并随访3~6个月。
二、治疗流程
1.生活方式调整
指南强调生活方式调整(S-ABCDE)干预高血压。具体措施包括:S(限盐)、A(限酒)、B(减轻体重)、C(戒烟)、D(饮食)、E(锻炼)。
2.药物治疗
药物治疗遵循“PROCEED”原则。P:患者既往用药经验,应仔细考量服药后的不适体验;R:明确患者个体的危险因素,如代谢综合征和糖耐量异常的患者不应首选利尿剂和β受体阻滞剂;O:器官损害;C:禁忌证或不适;E:任何指南仅供参考,专家或医生的判断最为重要;E:需考虑费用或成本,;D:治疗依从性。
对80岁以上老年人,当基线血压≥150/90 mmHg时才考虑药物治疗,目标血压<150/90 mmHg。基线血压≥170/100 mmHg时考虑初始两药联合治疗。3种药物联合不建议作为初始治疗。
指南推荐利尿剂、β受体阻滞剂、钙通道阻滞剂、ACEI、ARB五类降压药作为一线用药。推荐的联合用药方式包括:①ARB+钙通道阻滞剂(A+C);②ACEI+钙通道阻滞剂(A+C);③ARB+噻嗪类利尿剂(A+D);④ACEI+噻嗪类利尿剂(A+D);⑤β受体阻滞剂+钙通道阻滞剂(B+C)。不推荐或禁止的两药联合方式包括:①β受体阻滞剂+利尿剂(心力衰竭除外);②ACEI+ARB;③(ACEI或ARB)+直接肾素抑制剂。
同时指南鼓励使用单片固定复方制剂,一般人群、年龄<80岁、血压≥160/100 mmHg或特殊人群,且年龄<80岁、血压≥150/90 mmHg时,单片固定复方制剂可以作为初始治疗。
三、血压未达标的调整治疗流程
降压药物一般在1~2周达到最大效应的50%~80%,因此,调整治疗的周期应在2~4周。若治疗4周后血压仍未达标,推荐“AT GOALs”法调整治疗。调整治疗首先需再次确定服药的依从性;其次,根据HBPM或ABPM夜间血压情况调整服药时间。采用的调整方案包括:同种药物增大剂量;更换药物或采用联合用药;或单片固定复方制剂;并同时进行生活方式调整及实验室检查评估。
延伸阅读:10月8日是全国高血压日看专家教你咋预防全国高血压日 你还在透支健康吗什么是高血压脑出血影响高血压危险因素盘点 邻居太富易患高血压温州每5人就有2人患高血压小伙儿被诊断为高血压 河北四成人高血压 爱华网
爱华网