编译:韩啸天 审校:吴小华
来源:全球肿瘤快讯
美国妇产科医生协会(ACOG)和妇科肿瘤学会(SGO)发布了新的子宫内膜癌指导文件,为子宫内膜癌的诊断及治疗提供了依据。
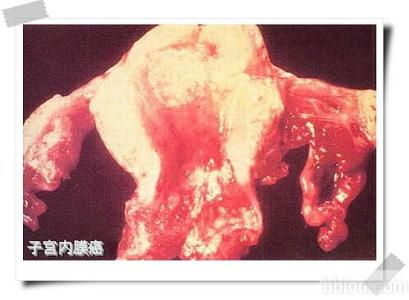
子宫内膜癌是目前最常见的妇科恶性肿瘤。2015年,美国预计新发病例54 870例,死亡人数达到10170例。超过70%的女性在初诊时为Ⅰ期子宫内膜癌,其5年生存率为90%。虽然白人女性的终身发病风险略高于黑人女性,但后者在被诊断时通常为更高级别、更高期别。
子宫内膜癌发病危险因素包括长期暴露于未拮抗的雌激素、肥胖、2型糖尿病、高血压、高龄、未产、不孕、口服他莫昔芬、初潮早、绝经晚、吸烟(增加2型风险,降低1型风险),以及遗传性疾病如Lynch综合征和Cowden病。
1型子宫内膜癌(即子宫内膜样腺癌)约占所有子宫内膜癌的四分之三。大多数1型子宫内膜癌在初诊时为低级别,且病灶局限于子宫。子宫内膜上皮内瘤变(癌前病变)在保守治疗后,19年的疾病进展的累积风险为27.5%(95%CI8.6%~42.5%)。30%~50%的子宫内膜患者可能合并有癌前病变。
2型子宫内膜癌包括透明细胞癌和浆液性乳头状癌。2型子宫内膜癌恶性程度高,且初诊时更可能有宫外转移,预后差。虽然子宫浆液性乳头状癌只占10%,但40%的内膜癌患者死亡。在2型子宫内膜癌发生前常有子宫内膜上皮内瘤变。
推荐中对子宫内膜癌诊断、评估、分期、手术及辅助治疗等各方面进行了概括总结并提出建议,并建议分为A级(大量的一致的临床证据)、B级(有不一致的或局限性的临床证据)、C级(传统经验或专家意见)。
其中,A级建议包括:
◎门诊子宫内膜取样:采用一次性设备进行组织学评价,通常认为是可靠准确的。
◎宫腔镜:并非必需的,但因其可在直视下观察病灶并取得更好的活检标本常受到推荐;是确诊子宫内膜癌前病变、排除子宫内膜癌的最好方法。
◎常规术前影像学检查:不是评估远处转移所必需的。
◎初期治疗:全面的分期手术包括子宫全切术,双侧附件切除术,盆腔及腹主动脉旁淋巴结清扫、收集盆腔冲洗液。
◎微创手术:为全面分期手术的标准术式。不要对已确诊或怀疑子宫内膜癌患者使用粉碎机。

◎辅助放疗:可降低Ⅰ~Ⅱ期内膜癌的局部复发率,但不影响生存。
◎辅助治疗的选择:对于有高危或中危因素的一些患者,阴道近距离放疗优于全盆腔放疗。
◎化疗:改善晚期患者的预后。
◎雌激素治疗:早期患者出现更年期症状时可考虑使用,但必须经过综合评估风险和获益。
此外,该指南也罗列了保守治疗患者的选择标准。
 爱华网
爱华网