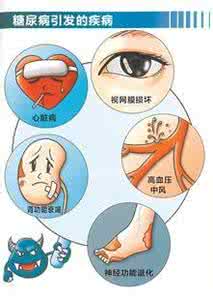
糖尿病会导致许多急性和慢性并发症。慢性并发症主要是糖尿病致血管长期损害的结果。这些并发症可分为由于基底膜增厚导致的微血管病变或由于动脉粥样硬化加速引起的大血管病变。主要的微血管并发症有糖尿病视网膜病变、糖尿病肾病和糖尿病神经病变。糖尿病足溃疡是长期周围神经病变的结果。
糖尿病视网膜病变
糖尿病视网膜病变是长期存在的糖尿病累及并破坏视网膜的结果。如果不经治疗,会导致视力下降和甚至失明。微血管基底膜增厚影响氧和营养物质扩散到视网膜同时激活级联反应导致新血管增殖。视网膜微血管异常生长产生可发展成脆弱的微动脉瘤(短箭头),而微动脉瘤可能会破裂导致印迹或火焰状出血(箭头)。渗出物(长箭头)是由于血-视网膜屏障破坏导致血清蛋白和脂质泄漏并积累在视网膜表面形成。
荧光素眼底血管造影检查可较好的检查视网膜血管。荧光素钠被注射到静脉系统,到达视网膜后可通过连续拍照显示视网膜血管。照片黑白相间为血管提供了更好的对比度。完整性破坏的毛细血管使染料渗漏血管可在造影照片显示(如下图)。
黄斑水肿可能是视网膜毛细血管功能损伤和坏死的结果。这是视网膜疾病长期存在的标志,随着时间的推移可导致失明。黄斑水肿的特点为:视网膜增厚和中央凹附近存在硬性渗出物(如下图)。在美国,糖尿病是视网膜病变是最常见的原因,而黄斑水肿则是导致失明的主要因素。
糖尿病视网膜病变根据视网膜改变和微血管生长程度可分为非增殖性糖尿病视网膜病变和增殖性糖尿病视网膜病变。疾病开始首先无症状,再就是进行性出血使患者视野模糊最终导致患者视力丧失。图像显示的是一个有进展的糖尿病视网膜病变患者的一个例子,以患者视角看到2个孩子的场景(如下图)。
激光光凝是一种无创治疗视网膜微血管病变手段。高聚焦光束产生的光能可使视网膜局部破坏凝固,从而保护视网膜正常维持正常视力(如下图)。
糖尿病肾病
糖尿病肾病是美国肾脏衰竭最常见原因。治疗的重点是控制高血糖和高血压并保持患者的低蛋白饮食。如果不接受腹膜透析、血液透析或肾移植,这些患者最终会死亡。肾移植为糖尿病肾病患者医疗康复提供了希望,但并非所有的患者都有条件接受肾移植。
20世纪30年代,Kimmelstiel和Wilson第一描述了糖尿病结节性肾小球硬化症。糖尿病肾小球硬化主要发生三种组织病理学变化。第一,由高血糖直接导致的肾小球系膜扩增,也可能是通过增加基质蛋白糖基化。第二,肾小球基底膜增厚。第三,肾小球硬化是由肾小球内高压导致。
糖尿病肾病是一种临床综合征以肾小球毛细血管病变导致进行性蛋白尿、肾小球滤过减少和高血压为特点。这些变化发展缓慢,通常这些症状在疾病晚期才会出现。可以最早检测到疾病变化的方法为活检标本,但是随着微观疾病的进展,尿中会出现大量的白蛋白。(糖尿病肾病分期如下):
细胞外基质积聚和蛋白尿是多因素的作用的结果,但确切机制尚不完全清楚。高血糖可直接导致糖基化产物堆积,从而引起细胞外基质的交联。但是,导致高血糖的代谢环境还可引起蛋白激酶、肿瘤生长因子β、血管内皮生长因子和其他细胞因子提高从而导致细胞肥大、胶原蛋白的合成增强及血管通透性的升高。
糖尿病神经病变
糖尿病神经病变的特点是神经纤维渐进性损伤。确切的发病机制尚不完全清楚,但有可能是氧化应激、神经元细胞内葡萄糖过多、糖基化终末产物干扰分子代谢等综合作用的结果。糖尿病神经病变影响可外周神经(左图像)和自主神经(右图像)。
糖尿病周围神经病变可引起感觉和运动症状。感觉症状包括振动感、温度觉和本体感觉的消失以及麻木和疼痛感觉异常。因为感觉消失因此患者不易察觉损伤、骨折和感染,进一步会会导致严重的溃疡或坏疽。运动功能丧失引起乏力、眼功能障碍。
神经性骨关节病,也被称为Charcot关节,是糖尿病神经病变的晚期并发症。由于患者失去感觉,负重关节逐渐发生退变导致骨质破坏、骨吸收和畸形。这个过程认为是本体感觉和深部感觉消失导致复发性创伤的结果。疾病的进展可能是潜移默化并可对患者健康造成不可挽回的破坏。
Charcot关节
双侧膝关节重复损伤导致Charcot关节,图示破碎的软骨和骨性结构破溃
长期神经性关节病累及踝关节,图示为Charcot关节CT扫描,注意关节面破坏(黄色箭头),和破碎(红色箭头)
单丝挑刺为评估知觉的标准方法(如下图),振动觉和反射测试可分别选择音叉和反射锤。神经传导及肌电图可用于在临床上明显的排除其它疾病,神经活检很少用到。
糖尿病神经病变的治疗首先应控制血糖并定期监测是否有受伤。疼痛,三环类抗抑郁药、加巴喷丁、普瑞巴林、度洛西汀、利多卡因或辣椒素可用于糖尿病神经病变疼痛的治疗。对于糖尿病足部溃疡的患者,应首先去除导致损伤的原因,如不合适的鞋子。限制损伤处负重的影响。特别的鞋子(如下图),其目的是使压力均匀地分布在脚上以防止压力性溃疡的发展。对于晚期患者,抗生素的应用、手术清创甚至截肢都是必须的。
 爱华网
爱华网