医脉通编译整理,转载请务必注明出处
近期,JAMA杂志上发表了一篇关于便秘最新诊断和治疗进展的综述,医脉通整理其中的重点内容,分为上下两部分,以飨读者。
关键点
◆外周μ阿片受体拮抗剂的进展代表了OIC治疗的重要进步。
◆聚乙二醇3350-电解质(PEG-3350)vs 高亲和力血清素受体激动剂的非劣效性结果强调了将新泻药与既定的便宜泻药(例如比沙可啶和PEG-3350)进行比较研究的可取性,以用来指导泻药在CIC中的应用。
◆新型分泌型药物和高亲和力血清素受体激动剂仍然是CIC治疗的二线选择,但是它们在便秘型肠易激综合征中可能发挥更重要的作用。
◆对现有泻药难治性的CIC患者在测量结肠传输时间之前,需应用球囊排出试验和肛门直肠测压接受排便障碍检查。因为功能性排便障碍能经过生物反馈技术有效治疗,所有这是很重要的。
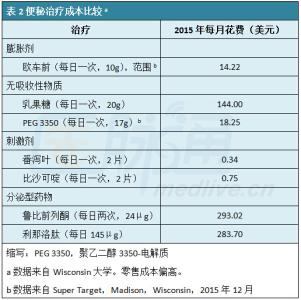
慢性便秘是一种常见症状,据推测(并没有在所有病例中得到证实)是结肠或肛门直肠功能性紊乱造成了这种疾病。尽管一少数便秘患者会寻求医学帮助,但它每年仍占用了美国800万美元的就诊费用,其中大多数患者是问诊初级保健医生,接受一种泻药处方和诊断性检查。此外,在所有年龄段上非处方泻药和其他肠道助剂(例如灌肠剂和栓剂)也有很大的支出。
尽管,慢性特发性便秘(CIC)患者的诊断性方法在近些年基本没有变化,但这种疾病的治疗在最近5年取得了一些重要进展。这篇文章对便秘管理的最近进展进行了综述。包括:(1)更新治疗CIC的新型和已确定的通便药物和促动力药物,(2)阿片类药物-诱导的便秘(OIC)治疗的新方法,(3)在对标准泻药无反应的便秘患者中鉴别功能性排便障碍。
本文综述对MEDLINE(2005年1月~2015年10月),EMBASE(2005年1月~2015年10月),和Cochrane系统评价展开检索。同时,还参考了有关便秘的技术评审和美国胃肠病学院(ACG)肠易激综合征和慢性特发性便秘管理的专题论文,应用推荐等级的评估、制定与评价(GRADE)系统评估证据的强度。一共选出21项同行评审研究和12项综述或荟萃分析用来支持这篇文献的结论。
病理生理学
便秘的发生通常有两种原因造成,一种主要涉及结肠的基本运动性障碍,如与很多疾病相关的排便障碍,另外一种是一些药物的副作用(如表所示)。基本运动性障碍是通过结肠的传输慢(通常认为涉及肠神经系统元素)和排便功能性障碍(例如肛门外括约肌和耻骨直肠肌松弛失败或者推动力弱或不足,即所谓的盆底失弛缓所致便秘)造成。大多数CIC患者对保守治疗作出应答,只有当他们不产生应答时,才会必要对基本运动性障碍进行评估。
临床表现和评估
大多数便秘患者不仅排便不频繁而且同时抱怨排便困难。虽然这类患者可能有腹胀和偶尔腹部不适的主诉,但这些症状会通过“满意”的排便缓解。与便秘型IBS不同,便秘患者的这些症状不会通过建立正常的排便习惯获得显著缓解。然而,这2组之间有一些重叠,便秘型IBS患者可能更需要关注腹胀和腹痛。临床评估应该包括症状持续时间,排便频率和大便稠度,存在过度紧张,不完全排便感,或者排便时应用手工处理。临床评估还应该侧重于排除器质性病因和药物原因(如表所示),同时确定提示需要对结肠癌(例如突然改变排便习惯,大便混血,意外的体重下降,或者结肠癌家族史)进一步处理的“报警”症状出现。药物相关的便秘可能并不罕见,但是由于结构异常的便秘,例如肿瘤或者狭窄,在临床实践上是少见的;因此,除非有强有力的理由(例如报警症状),不应该随便开展相关检查。这样可以避免不必要的检查。诊断性结肠镜检查只能在有报警症状或者需要结直肠癌筛查的患者中开展。促甲状腺激素,钙,和葡萄糖应该选择性获取,而因为铁缺乏合并贫血的发现,大多数胃肠道学会推荐的全血细胞计数作为一种筛查会促进进一步检测。
更多精彩内容敬请期待。。。。。。
 爱华网
爱华网



