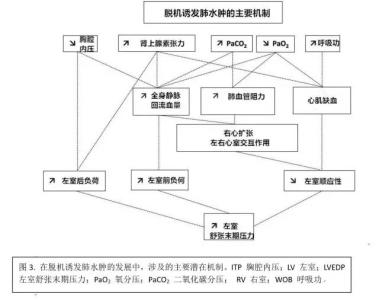
●理论上,评估左室充盈压的最佳方法是应用PAC测量PAOP。然而必须强调的是,在呼吸窘迫的患者中,难以确定PAOP准确值,特别是那些有内源性PEEP的患者。此外,SBT期间,脱机诱发静水肺水肿的诊断是通过PAOP上升大于18mmHg来确定的,PAC的应用可以通过右房和肺动脉压力的改变来提供有关右室活动的信息。同时也能提供自主呼吸试验期间有关全身氧耗/氧供的关系和它们改变的信息。在这方面,Jubran等人发现脱机失败的患者,混合静脉血氧饱和度(SvO2)下降,而脱机成功者则无类似情况发生。尽管在自主呼吸试验期间ScvO2的下降与拔管失败有关,是否单独测定ScvO2就能做出脱机诱导的左心功能不全的诊断仍不得而知。
●左室充盈压的无创性评估已被提议作为PAC的替代方法。Lamia等人应用超声心动图验证了这一提议,在自主呼吸试验结束时升高的E/A,和/或E/Ea,可以识别那些因为肺水肿的急性发生而脱机失败的患者。自主呼吸试验诱导的肺水肿被定义为:由于不耐受自主呼吸,以至于在自主呼吸试验结束时PAOP大于18mmHg。单独应用E/A或E/Ea来诊断脱机诱发性肺水肿均不能达到可接受的准确度。然而,结合这两个指标却提供了一个更好的关于自主呼吸试验诱发肺水肿的评估。除了有助于脱机诱发的肺水肿的诊断,超声心动图还允许我们去探索引起脱机过程中急性左心功能不全的的潜在机制。可是,超声心动图是一项操作者依赖性的技术,需要长期的培训,且只能用于回声良好的患者。
●其他研究者在自主呼吸试验前或期间检测BNP或NT-proBNP。这些肽类是由心肌细胞对心肌张力增加的反应而合成。因此,在左室充盈压升高的病例中,无论是左心收缩或舒张功能不全,都可以观察到循环中BNP和NT-proBNP水平明显升高。一些研究已经说明,无论是BNP和/或NT-proBNP和/或它们的改变,都可以用来识别由于心脏原因导致脱机失败的患者。理论上,在SBT期间,遵循BNP的 变化比NT-proBNP的变化更合适,因为BNP的半衰期比NT-proBNP更短(大约20分钟vs.60-90分钟)。Mekontso-Dessap等人表明,在第一次SBT前获得的血浆BNP浓度就已较高的患者,继之而来的是脱机的失败。BNP达275ng/ml是预测脱机失败的最佳临界值,总体诊断准确度达86%。然而,该研究中没有确定脱机失败的心脏原因。因此,SBT前高BNP浓度继而SBT失败的患者并不能证明SBT期间有肺水肿的发生。在这方面,这两组患者间SBT前和SBT结束时的血清BNP浓度无差别。SBT前,血浆BNP基础浓度升高可反映出患者的全身情况更严重,往往不能耐受SBT。必须要强调的是,在高龄、脓毒血症和肾功能不全的患者,即使没有左心功能不全,血浆BNP浓度也可升高。其他研究者发现,SBT诱发的血浆BNP浓度或血浆NT-proBNP的浓度变化(而非基线值)可以预测脱机失败。Grasso等人表明,SBT期间升高的血浆NT-proBNP浓度(而不是基线值)在预测COPD患者发生脱机诱导心功能不全时的准确性是可以接受的。Zapata等人评估了SBT期间BNP和NT-proBNP以及它们的改变对预测心源性脱机失败的价值。他们把心源性脱机失败定义为SBT期间PAOP升高大于18mmHg,或SBT诱导多普勒二尖瓣流入速度的改变(E/A;及多普勒组织超声心动图,DTE)提示左室充盈压的升高。他们发现:(1)这两种利钠肽可以预测心源性脱机失败,(2)SBT期间升高的利钠肽可以诊断心源性的脱机失败,具有可接受的准确度,(3)在心源性脱机失败的预测和诊断中,BNP优于NT-proBNP。在我们最近进行的一项研究中,研究对象为第一次SBT失败的患者,我们把伴有临床不耐受SBT的相关体征及在SBT结束时PAOP达18mmHg或更高定义脱机诱导的肺水肿。血浆BNP的基础值并不能区别该病例有和无脱机诱导的肺水肿。然而,在SBT期间血清BNP浓度升高大于12%,提示存在脱机诱导肺水肿的敏感性为76%,特异性为78%。与前面提及的研究中报道的结果有分歧,Ait-Oufella等人发现,在原有左心功能不全病史的患者即使SBT过程是成功的,其血清BNP也是明显大幅升高的。
因此,有关利尿钠肽作用的文献出现了有分歧的结论,可能是由于各个研究之间用来诊断脱机诱发肺水肿的方法各不相同。在我看来,在脱机期间使用BNP和/或NT-proBNP和/或在SBT过程中二者的改变幅度来进行评估,使我们对急性心功能不全心存疑虑时,应该立刻对心脏进行进一步的评估(如:超声心动图),目的在于确定是否存在导致脱机失败的心脏原因。●诊断脱机诱导发肺水肿的另一方法就是在SBT期间(直接或间接)监测肺水肿的急性发展而不是去估算左室充盈压。 — 直接的方法是在SBT期间测量血管外肺水(EVLW)。血管外肺水可以通过经肺热稀释装置来获得。在近期的一项针对困难脱机的患者的研究中,Dres等表明血管外肺水上升了14%或更高,诊断脱机诱导性肺水肿的敏感性为67%,特异性为100%。然而,这些方法毕竟还是有创的,因为在脱机期间它需要留置股动脉导管和中心静脉导管。— 间接的方法是基于以下的假设的,它是由Anguel等提出。脱机诱发的肺水肿被假定为一种流体静力性肺水肿,因此伴随着低渗性液体从肺毛细血管腔内向肺间质转移。当转移出去的液体量足够大时,它可能导致血液浓缩。因此,流体静力性肺水肿的急性发展可以通过快速上升的血浆白蛋白或血红蛋白浓度而得以发现。在他们的研究中,Anguel等做出假设,脱机期间血液浓缩指标的快速上升是有助于脱机诱发肺水肿诊断的(脱机诱发肺水肿的定义为:患者有自主呼吸的不耐受和SBT结束时PAOP上升且大18mmHg),他们给连续两次SBT失败的患者放置PAC,即使这些患者没有明显的脱机失败的原因。其中24例患者在第三次SBT时表现出脱机诱导性肺水肿,PAOP上升的中间值为13-26mmHg。在脱机试验中,血浆白蛋白浓度上升大于6%,同时血红蛋白浓度上升大于6.5%,使得脱机诱导性肺水肿能够被发现的敏感性为87%,特异性为95%,如果仅有一项检验值升高达到上述幅度,则其敏感性为93%,特异性为77%。近期的文献确认了在SBT期间血液浓缩指标的升高对脱机诱发肺水肿的诊断是有价值的。该方法的主要优势是它易于评估,因为血液浓缩指标的基础值通常可在每日的血标本中获得。然而,该方法仅仅表明肺水肿的发生,并不能提供任何有关可能潜存机制的信息。因此,不得不运用超声心动图来确定引起脱机诱发心功能不全发生的可能潜在的机制。
原文链接:https://yunpan.cn/crZN4nJUkzy53 访问密码 4496
编辑:蓝雨
 爱华网
爱华网