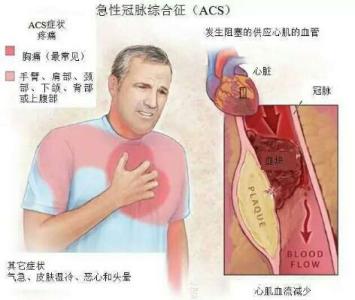
急性冠脉综合征急性冠脉综合征(ACS)是一组由急性心肌缺血引起的临床综合征,包括急性心肌梗死(AMI)及不稳定型心绞痛(UA),其中AMI又分为ST段抬高的心肌梗死(STEMI)及非ST段抬高的心肌梗死(NSTEMI)。血小板的激活在ACS的发生中起着重要作用。
心肌梗死后综合症_急性冠脉综合征 -疾病简介
急性冠状动脉综合征(acutecoronarysyndromes,ACS)是一种常见的严重的心血管疾病,是冠心病的一种严重类型。常见于老年、男性及绝经后女性、吸烟、高血压、糖尿病、高脂血症、腹型肥胖及有早发冠心病家族史的患者。ACS患者常常表现为发作性胸痛、胸闷等症状,可导致心律失常、心力衰竭、甚至猝死,严重影响患者的生活质量和寿命。如及时采取恰当的治疗方式,则可大大降低病死率,并减少并发症,改善患者的预后。
心肌梗死后综合症_急性冠脉综合征 -疾病分类
ACS的分类和命名图1ACS的分类和命名
由于不同类型的ACS的治疗策略存在一定差异,根据患者发病时的心电图ST段是否抬高,可将ACS分为急性ST段抬高性心肌梗死(STEMI)和非ST段抬高性急性冠状动脉综合征(NSTE-ACS)。其中,根据心肌损伤血清生物标志物[肌酸激酶同工酶(CK)-MB或心脏肌钙蛋白(Cardiactroponin,cTn)]测定结果,NSTE-ACS又包括非ST段抬高性心肌梗死(NSTEMI)和不稳定型心绞痛(UA)(见图1)。
心肌梗死后综合症_急性冠脉综合征 -发病原因
绝大多数ACS是冠状动脉粥样硬化斑块不稳定的结果。
ACS
ACS极少数ACS由非动脉粥样硬化性疾病所致(如动脉炎、外伤、夹层、血栓栓塞、先天异常、滥用可卡因,或心脏介入治疗并发症)。
当冠状动脉的供血与心肌的需血之间发生矛盾,冠状动脉血流量不能满足心肌代谢的需要,引起心肌急剧的、暂时的缺血缺氧时,即可发生心绞痛。
冠状动脉粥样硬化可造成一支或多支血管管腔狭窄和心肌血供不足,一旦血供急剧减少或中断,使心肌严重而持久地急性缺血达20~30分钟以上,即可发生急性心肌梗死(AMI)。
心肌梗死后综合症_急性冠脉综合征 -发病机制
发病机制
发病机制动脉粥样硬化斑块的不稳定是ACS发病的共同机制。尽管STEMI和NSTE-ACS的病理机制均包括冠状动脉粥样硬化斑块破裂、血栓形成,但STEMI时,冠状动脉常常急性完全阻塞,因此需直接行冠脉介入治疗(PCI)或静脉溶栓,以早期、充分和持续开通血管,使心肌充分再灌注。然而,NSTE-ACS时,冠状动脉虽严重狭窄但常常存在富含血小板的血栓性不完全阻塞。
发病机制
发病机制ACS患者体内往往存在易损斑块。与稳定斑块相比,易损斑块纤维帽较薄、脂核大、富含炎症细胞和组织因子。斑块破裂的主要机制包括单核巨噬细胞或肥大细胞分泌的蛋白酶(例如胶原酶、凝胶酶、基质溶解酶等)消化纤维帽;斑块内T淋巴细胞通过合成γ-干扰素抑制平滑肌细胞分泌间质胶原,使斑块纤维帽变薄;动脉壁压力、斑块位置和大小、血流对斑块表面的冲击;冠脉内压力升高、血管痉挛、心动过速时心室过度收缩和扩张所产生的剪切力以及斑块滋养血管破裂,诱发与正常管壁交界处的斑块破裂。ACS患者通常存在多部位斑块破裂,因此多种炎症、血栓形成及凝血系统激活的标志物增高。
心肌梗死后综合症_急性冠脉综合征 -病理生理
患者在心绞痛发作之前,常有血压增高、心率增快、肺动脉压和肺毛细血管压增高的变化,反映心脏和肺的顺应性减低。发作时可有左心室收缩力和收缩速度降低、射血速度减慢、左心室收缩压下降、心搏量和心排血量降低、左心室舒张末期压和血容量增加等左心室收缩和舒张功能障碍的病理生理变化。左心室壁可呈收缩不协调或部分心室壁有收缩减弱的现象。
AMI时主要出现左心室舒张和收缩功能障碍的一些血流动力学变化,其严重度和持续时间取决于梗死的部位、程度和范围。心脏收缩力减弱、顺应性减低、心肌收缩不协调,左心室压力曲线最大上升速度(dp/dt)减低,左心室舒张末期压增高、舒张和收缩末期容量增多。射血分数减低,心搏量和心排血量下降,心率增快或有心律失常,血压下降,病情严重者,动脉血氧含量降低。急性大面积心肌梗死者,可发生泵衰竭――心源性休克或急性肺水肿。右心室梗死在AMI患者中少见,其主要病理生理改变是急性右心衰竭的血流动力学变化,右心房压力增高,高于左心室舒张末期压,心排血量减低,血压下降。
心肌梗死后综合症_急性冠脉综合征 -易患人群
(一)主要的危险因素为:
1.年龄、性别:本病临床上多见于40岁以上的中、老年人。近年来,临床发病年龄有年轻化趋势。与男性相比,女性发病率较低,但在更年期后发病率增加。
2.血脂异常:脂质代谢异常是动脉粥样硬化最重要的危险因素。总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL)或极低密度脂蛋白(VLDL)增高,相应的载脂蛋白B(ApoB)增高;高密度脂蛋白(HDL)减低,载脂蛋白A(ApoA)降低都被认为是危险因素。此外脂蛋白(a)[Lp(a)]增高也可能是独立的危险因素。在临床实践中,以TC及LDL增高最受关注。
3.高血压:血压增高与本病关系密切。60%~70%的冠状动脉粥样硬化患者有高血压,高血压患者患本病较血压正常者高3~4倍。收缩压和舒张压增高都与本病密切相关。
4.吸烟:吸烟者与不吸烟者比较,本病的发病率和病死率增高2~6倍,且与每日吸烟的支数呈正比。被动吸烟也是危险因素。
5.糖尿病和糖耐量异常:糖尿病患者中不仅本病发病率较非糖尿病者高出数倍,且病变进展迅速。本病患者糖耐量减低者也十分常见。
(二)其他的危险因素尚有:①肥胖。②从事体力活动少,脑力活动紧张,经常有工作紧迫感者。③西方的饮食方式:常进较高热量、含较多动物性脂肪、胆固醇、糖和盐的食物者。④遗传因素:家族中有在年龄<50岁时患本病者,其近亲得病的机会可5倍于无这种情况的家族。⑤性情急躁、好胜心和竞争性强、不善于劳逸结合的A型性格者。
(三)新近发现的危险因素还有:①血中同型半胱氨酸增高;②胰岛素抵抗增强;③血中纤维蛋白原及一些凝血因子增高;④病毒、衣原体感染等[1]。
心肌梗死后综合症_急性冠脉综合征 -临床表现
典型表现为发作性胸骨后闷痛,紧缩压榨感或压迫感、烧灼感,可向左上臂、下颌、颈、背、肩部或左前臂尺侧放射,呈间断性或持续性,伴有出汗、恶心、呼吸困难、窒息感、甚至晕厥,持续>10-20分钟,含硝酸甘油不能完全缓解时常提示AMI。
50%~81.2%患者在AMI发病前数日有乏力,胸部不适,活动时心悸、气急、烦躁、心绞痛等前驱症状。
不典型表现有:牙痛、咽痛、上腹隐痛、消化不良、胸部针刺样痛或仅有呼吸困难。这些常见于老年、女性、糖尿病、慢性肾功能不全或痴呆症患者。临床缺乏典型胸痛,特别当心电图正常或临界改变时,常易被忽略和延误治疗,应注意连续观察。
大多数ACS患者无明显的体征。重症患者可出现皮肤湿冷、面色苍白、烦躁不安、颈静脉怒张等,听诊可闻肺部
 爱华网
爱华网