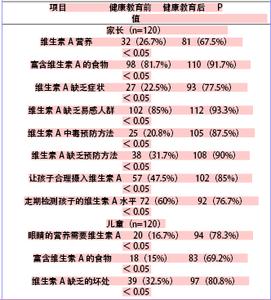
溶血性贫血是由于红细胞破坏速率增加(寿命缩短),超过骨髓造血的代偿能力而发生的贫血。骨髓有6~8倍的红系造血代偿潜力。如红细胞破坏速率在骨髓的代偿范围内,则虽有溶血,但不出现贫血,称为溶血性疾患。正常红细胞的寿命约120天,只有在红细胞的寿命缩短至15~20天时才会发生贫血。
什么是溶血症_溶血症 -病因和发病机制
溶血性贫血的根本原因是红细胞寿命缩短。造成红细胞破坏加速的原因可概括分为红细胞本身的内在缺陷和红细胞外部因素异常。前者多为遗传性溶血,后者引起获得性溶血。
1.红细胞内在缺陷
包括红细胞膜缺陷、红细胞酶缺陷、珠蛋白异常等。
2.红细胞外部因素异常
包括免疫性因素、非免疫性因素。
3.溶血发生的场所
红细胞破坏可发生于血循环中或单核-巨噬细胞系统,分别称为血管内溶血和血管外溶血。血管内溶血临床表现常较为明显,并伴有血红蛋白血症、血红蛋白尿和含铁血黄素尿。血管外溶血主要发生于脾脏,临床表现一般较轻,可有血清游离血红素轻度升高,不出现血红蛋白尿。
什么是溶血症_溶血症 -分类
溶血性贫血有多种临床分类方法。按发病和病情可分为急性和慢性溶血。按溶血部位可分为血管内溶血和血管外溶血。临床意义较大的是按病因和发病机制分类。
什么是溶血症_溶血症 -临床表现
虽然溶血性贫血的病种繁多,但其具有某些相同特征。溶血性贫血的临床表现主要与溶血过程持续的时间和溶血的严重程度有关。
慢性溶血多为血管外溶血,发病缓慢,表现贫血、黄疸和脾大三大特征。因病程较长,患者呼吸和循环系统往往对贫血有良好的代偿,症状较轻。由于长期的高胆红素血症,患者可并发胆石症和肝功能损害。在慢性溶血过程中,某些诱因如病毒性感染,患者可发生暂时性红系造血停滞,持续一周左右,称为再生障碍性危象。
急性溶血发病急骤,短期大量溶血引起寒战、发热、头痛、呕吐、四肢腰背疼痛及腹痛,继之出现血红蛋白尿。严重者可发生明显衰竭或休克。其后出现黄疸和其他严重贫血的症状和体征。
什么是溶血症_溶血症 -检查
溶血性贫血的实验室检查传统上可分为三类:
1.红细胞破坏增加的检查;
2.红系造血代偿性增生的检查;
3.各种溶血性贫血的特殊检查,用于鉴别诊断。
什么是溶血症_溶血症 -诊断
临床上慢性溶血有贫血、黄疸和脾大表现,实验室检查有红细胞破坏增多和红系造血代偿性增生的证据,血红蛋白尿强烈提示急性血管内溶血,可考虑溶血贫血的诊断。根据初步诊断再选用针对各种溶血性贫血的特殊检查,确定溶血的性质和类型。
什么是溶血症_溶血症 -鉴别诊断
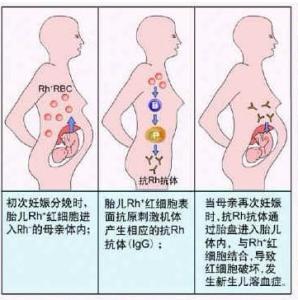
贫血伴有骨髓红系造血旺盛和网织红细胞增生或贫血伴有黄疸的疾病可与溶血性贫血混淆。
什么是溶血症_溶血症 -治疗
溶血性贫血是一组异质性疾病,其治疗应因病而异。正确的诊断是有效治疗的前提。下列是对某些溶血性贫血的治疗原则。
1.去除病因
获得性溶血性贫血如有病因可寻,去除病因后可望治愈。药物诱发性溶血性贫血停用药物后,病情可能很快恢复。感染所致溶血性贫血在控制感染后,溶血即可终止。
2.糖皮质激素和其他免疫抑制剂
主要用于某些免疫性溶血性贫血。糖皮质激素对温抗体型自身免疫性溶血性贫血有较好的疗效。环孢素和环磷酰胺对某些糖皮质激素治疗无效的温抗体型自身免疫性溶血性贫血或冷抗体型自身免疫性溶血性贫血可能有效。
3.输血或成分输血
因输血在某些溶血性贫血可造成严重的反应,故其指征应从严掌握。阵发性睡眠性血红蛋白尿症输血后可能引起急性溶血发作。自身免疫性溶血性贫血有高浓度自身抗体者可造成配型困难。此外,输血后且可能加重溶血。因此,溶血性贫血的输血应视为支持或挽救生命的措施。必要时采用红细胞悬液或洗涤红细胞。
4.脾切除
适用于红细胞破坏主要发生在脾脏的溶血性贫血,如遗传性球形红细胞增多症、对糖皮质激素反应不良的自身免疫性溶血性贫血及某些血红蛋白病,切脾后虽不能治愈疾病,但可不同程度的缓解病情。
5.其他治疗
严重的急性血管内溶血可造成急性肾衰竭、休克及电解质紊乱等致命并发症,应予积极处理。某些慢性溶血性贫血叶酸消耗增加,宜适当补充叶酸。慢性血管内溶血增加铁丢失,证实缺铁后可用铁剂治疗。长期依赖输血的重型珠蛋白生成障碍性贫血患者可造成血色病,可采用铁螯合剂驱铁治疗。
 爱华网
爱华网