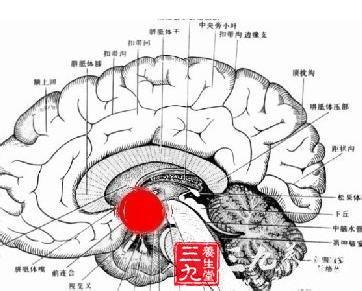
垂体瘤是一组从垂体前叶和后叶颅咽管上皮残余细胞发生的肿瘤,垂体瘤约占颅内肿瘤的10%,无症状的小瘤在解剖时发现者更多。此组肿瘤以前游腺瘤占大多数,来自后叶者少见。多种颅内转移癌可累及垂体,须与原发性垂体瘤鉴别。
垂体瘤_垂体瘤 -症状体征
1.内分泌激素过多表现大约70%的病例,临床以腺垂体的高分泌性为特征,结果引起特征性的高分泌综合征。这类患者多见于年轻人。例如,闭经-溢乳症、巨人症与肢端肥大症、皮质醇增多症、垂体性甲状腺功能亢进症、Nelson综合征。垂体瘤
2.腺垂体本身受压征群垂体促激素减少和周围相应靶腺萎缩,可表现为部分或全垂体功能低下的症状,如疲劳、软弱、性腺功能减退或阳痿、甲状腺功能减退、有时肿瘤压迫神经垂体或下丘脑可产生尿崩症。
3.垂体腺瘤邻近组织受压的表现有①头痛:可能早期出现,这归因于鞍内肿瘤使鞍隔及硬膜的张力增高;②视力减退,视野受损,视神经受压,可出现颞部双侧偏盲;③脑脊液漏:肿瘤向下生长破坏鞍底;④下丘脑综合征群:下丘脑受压可影响睡眠、摄食、行为和情绪改变;⑤海绵窦综合征,眼球运动障碍和突眼。
4.分类
(1)按细胞嗜色性分类:可分为嗜酸性细胞瘤、嗜碱性细胞瘤和嫌色细胞瘤
(2)按肿瘤大小分类:
Ⅰ级微腺瘤肿瘤直径<10mm
垂体瘤Ⅱ级鞍内型肿瘤直径>10mm
Ⅲ级鞍上生长肿瘤直径>2cm
Ⅳ级肿瘤直径>4cm
Ⅴ级肿瘤直径>5cm
(3)按功能分类:
①有分泌功能的垂体瘤,占垂体瘤65%~80%:
A.PRL瘤,是垂体分泌性腺瘤中最常见的肿瘤,在以往被认为是无功能性垂体瘤病例中,60%~70%是PRL瘤。在非选择性尸检中,PRL微腺瘤占23%~27%,其中大多数生前没有功能紊乱的证据。
B.GH瘤仅次于PRL瘤,本病以青中年发病较多。此外为ACTH瘤、TH瘤,GnH瘤极少见。除GH-PRL的混合瘤外,绝大多数以一种细胞形态为主。
②非分泌(无功能)细胞瘤:用常规的方法测定血清激素浓度不增加,无特殊临床症状,占垂体瘤20%~35%。无内分泌功能腺瘤是惟一的在老年期发病,尤其在男性呈递增趋势的腺瘤。
垂体瘤_垂体瘤 -疾病病因
垂体瘤垂体腺瘤的发病机制目前有两种学说,一为垂体细胞自身缺陷学说,另一为下丘脑调控失常学说。
1.下丘脑调节功能失常
(1)下丘脑多肽激素促发垂体细胞的增殖,如移植入GHRH基因后,可引发大鼠促GH细胞增生,并进而发展成真正的垂体肿瘤。
(2)抑制因素的缺乏对肿瘤发生也可起促进作用,如ACTH腺瘤可发生于原发性肾上腺皮质功能低下的病人。
2.垂体细胞自身缺陷学说
(1)垂体腺瘤来源于一个突变的细胞,并随之发生单克隆扩增或自身突变导致的细胞复制。
(2)外部促发因素的介入或缺乏抑制因素:
①DA(多巴胺)受体基因表达的缺陷。②癌基因和抑癌基因的作用:癌基因实际上是参与细胞正常生长调节的一类基因,有些癌基因产物即是生长因子及其受体,另一些则是参与生长信号在细胞内的传递过程,其表达的异常均可导致异常的细胞增生。
垂体瘤_垂体瘤 -病理生理
垂体瘤的发病机制到目前为止仍不完全清楚,但达成共识的主要集中于两大学说,一是下丘脑调控失常学说,认为垂体肿瘤的发生可能与下丘脑调节功能失常有关:①下丘脑多肽激素能促发垂体细胞增殖;②一些抑制因素的缺乏对肿瘤的发生可能有促进作用;③其他因素,如白细胞介素-6可在垂体瘤中高度表达,有维持瘤体的促生长作用。这些均可能为垂体腺瘤的促发因素。二是垂体细胞自身缺陷学说,认为垂体腺瘤细胞的基因突变是其主要的始发因素。Schulte研究发现绝大多数垂体腺瘤是单克隆的,即表明垂体腺瘤来源于一个突变的细胞,在外部的促发因素或垂体自身的生长因素及缺乏抑制因素的条件下,发生单克隆扩增或由于自身突变导致的细胞复制。到目前为止,已发现垂体肿瘤细胞的基因突变或缺陷有:
①Gsa基因突变,因其突变有明显的活性,并未在正常人细胞中发现,故称gsp瘤基因(生长刺激蛋白癌基因),大约40%的GH腺瘤中发现有gsp基因,这可以解释GH瘤具有特征性的GH大量分泌,而且对cAMP系统的活性无正常反应,则是因联系腺苷酸环化酶的G蛋白刺激物(Gs)存在着异常。这种异常就是Gsa基因突变,即Gs蛋白的α亚单位的第201和227位氨基酸存在点突变,其突变均表现为Gs蛋白的GTP酶活性受抑制;
②ras基因突变,是在H-ras基因12密码上发生突变,与细胞增殖有关;
③在某些催乳素瘤中存在DNA顺序的改变,可能导致hst(FGF4)基因的异常表达和常伴多巴胺受体D2的变异,而在正常组织FGF则不表达;
④已证实11号染色体长臂13位点(11q13)等位基因的丢失可致家族性多发性内分泌腺瘤Ⅰ型(NEN-1)。并有报道在一些促性腺激素腺瘤和PRL瘤中也发现有11q13等位基因的缺失,故这个位点的基因丢失可能与垂体瘤的发生有关。最近已趋向将“垂体”和“下丘脑”两大学说统一起来,成为内分泌肿瘤形成的两期学说。即内分泌肿瘤的发生可分为两期:诱导期和促长期。在诱导期的垂体细胞有自发的或诱导的基因突变,导致异常的细胞基因表达;随后进入促长期,在一些生长因子或激素的作用下,促进肿瘤无限制的生长。
垂体瘤_垂体瘤 -临床表现
垂体瘤可有一种或几种垂体激素分泌亢进的临床表现。除此之外,还可能有因肿瘤周围的正常垂体组织受压和破坏引起不同程度的腺垂体功能减退的表现;以及肿瘤向鞍外扩展压迫邻近组织结构的表现,这类症状最为多见,往往为病人就医的主要原因。.
1.激素分泌过多症候群:
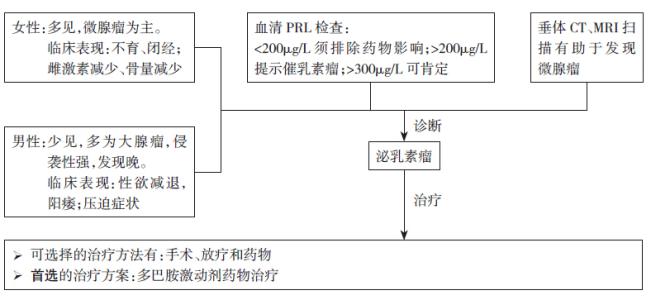
(1)PRL瘤:女性多见,典型表现为闭经、溢乳、不育。男性则表现为性欲减退、阳萎、乳腺发育、不育等。
(2)GH瘤:未成年病人可发生生长过速,巨人症。成人以后为肢端肥大的表现。
(3)ACTH瘤:临床表现为向心性肥胖、满月脸、水牛背、多血质、皮肤紫纹、毳毛增多等。重者闭经、性欲减退、全身乏力,有的病人并有高血压、糖尿病、血钾减低、骨质疏松、骨折等。
(4)TSH瘤:少见,由于垂体促甲状腺激素分泌过盛多,引起甲亢症状,
(5)FSH/LH瘤:非常少见,有性功能减退、闭经、不育、精子数目减少等。
2.激素分泌减少
某种激素分泌过多干扰了其他激素的分泌,或肿瘤压迫正常垂体组织而使激素分泌减少,表现为继发性性腺功能减退(最为常见)、甲状腺功能减退(次之)、肾上腺皮质功能减退。
3.垂体周围组织压迫征群
(1)头痛:因为肿瘤造成鞍内压增高,垂体硬膜囊及鞍隔受压,多数患者出现头痛,主要位于前额、眶后和双颞部,程度轻重不同,间歇性发作。
(2)视力减退、视野缺损:肿瘤向前上方发展压迫视交叉,多数为颞侧偏盲或双颞侧上方偏盲。
(3)海绵窦综合征:肿瘤向侧方发展,压迫第Ⅲ、Ⅳ、Ⅵ对颅神经,引起上睑下垂、眼外肌麻痹和复视。
(4)下丘脑综合征:肿瘤向上方发展,影响下丘脑可导致尿崩症、睡眠异常、体温调节障碍、饮食异常、性格改变。
(5)如肿瘤破坏鞍底可导致脑脊液鼻漏。
(6)垂体卒中:瘤体内出血、坏死导致。起病急骤,剧烈头痛,并迅速出现不同程度的视力减退,严重者可在数小时内双目失明,常伴眼外肌麻痹,可出现神志模糊、定向力障碍、颈项强直甚至突然昏迷。
垂体瘤的分类:
1.按垂体瘤大小,可分为微小腺瘤(直径<10mm),大腺瘤(直径>10mm)。
2.按垂体瘤功能,分为无功能腺瘤和有功能腺瘤,后者包括泌乳素瘤,生长激素瘤、促肾上腺皮质激素瘤、促甲状腺激素瘤、促性腺激素瘤和混合瘤,其中前3种常见。
垂体瘤_垂体瘤 -疾病诊断
垂体腺瘤的诊断主要依据详细采集病史,仔细的体格检查,临床症状及体征、垂体影像学检查以及内分泌功能检查(包括相应靶腺功能检查)进行综合判断。垂体瘤的诊断一般并不困难,部分患者甚至单纯依据典型的临床表现就可作出正确的判断。较为困难的是有些微腺瘤,其激素分泌增多不显著,激素检测值高出正常范围上限并不多。此时需进行多次测定,有时需结合动态试验综合评价垂体内分泌功能状态。
垂体瘤_垂体瘤 -诊断检查
检查诊断:
1.激素测定
2.影像学检查(CT、MRI)肿瘤直径<5mm者,CT较难发现。正常垂体高2~7mm,女性如>7mm,男性>5mm即有肿瘤可能。
实验室检查:
1.内分泌功能检查:
(1)垂体前叶功能检查:垂体前叶主要分泌7种促激素:生长激素(GH)、催乳素(PRL)、促肾上腺皮质激素(ACTH)、促甲状腺激素(TSH)、促性腺激素卵泡刺激素(FSH)和促黄体生成素(LH)。应做7种激素的放免测定和必要时作抑制或刺激试验以了解肿瘤有无功能,垂体前叶受累的情况,详情见垂体前叶机能减退一节。嫌色细胞瘤和怀疑单纯α亚基垂体腺瘤时,可行α亚单位测定,正常人血清α亚单位水平为0.5~2.5ng/ml。此类肿瘤该值可明显升高,但在原发性甲状腺机能减退和绝经期妇女中,α亚单位水平也可升高达5ng/ml,可能与TSH、LH和FSH升高有关,要注意鉴别。
(2)相应靶腺激素测定:在怀疑垂体肿瘤时,不管有无分泌功能都要做相应靶腺激素的测定,以明确促激素影响到靶腺功能情况和受损的程度,如有肾上腺皮质激素(PTF)或甲状腺激素(T3、T4)减低,术前应给予补充。
(3)其他内分泌功能检查:应注意检查血糖,GH瘤或ACTH瘤可有血糖增高和糖尿病。在垂体明显受压,导致垂体前叶功能减退时则出现低血糖。若鞍上区肿瘤或鞍内的大肿瘤,要注意检查神经垂体的功能。还应注意有无甲状旁腺增生或腺瘤,胃肠道和胰腺肿瘤及相应激素的变化,以除外多发性内分泌腺瘤的可能。
2.视力、视野检查视力、视野检查也是很重要的,早期发现视力、视野损害有助于确立鞍区或鞍上区病变的诊断,晚期可帮助估价肿瘤侵袭的范围。视力、视野损害是鞍上区肿瘤的早期表现,典型表现为视力下降、双颞侧偏盲。颅咽管瘤有1/3病人可有原发性视神经萎缩,视盘水肿多是晚期表现,但双颞侧视野缺损也非垂体瘤特异的表现,须注意除外鞍旁肿瘤、血管异常、蛛网膜炎等。
其他辅助检查:
1.头颅X线片头颅侧位X线片可见蝶鞍扩大、变形,呈球形,鞍底和鞍背骨质受压变薄,有破坏,可有双鞍底。垂体腺瘤出血、坏死后可以钙化,但较少见。蝶鞍及第三脑室处有钙斑是颅咽管瘤的X线特征,垂体微腺瘤在头颅X线上常无任何表现。
2.头颅CT正常垂体在冠状面上呈椭圆形,高度为2~8.4mm,宽度为7~21mm,按上缘形态分为3型:平坦型、凹陷型和隆起型,前两者多见,而隆起型常见于妊娠、月经期的青春期女性。平扫垂体密度均匀一致和脑组织相等或稍高,增强后可均匀增高。
(1)垂体大腺瘤:大多数垂体腺瘤与周围正常垂体组织对比是低密度影,极少数呈高密度影,垂体上缘成凸形,增强后肿瘤明显增高,肿瘤中有坏死和囊性变在增强后更清楚。肿瘤较大时,冠状位可显示其向上侵入鞍上池,压迫或侵袭视交叉,自下压迫鞍底或破入蝶窦,向一或两侧侵及海绵窦。急性垂体卒中,CT可见瘤内高密度影。
(2)垂体微腺瘤:头颅CT有时诊断困难,主要是依靠临床表现和激素测定。增强的CT征象可能有帮助:增强的垂体腺中有局限性低密度区,有时也可见小环状增强结节影;其他征象还有垂体上缘隆凸,局部或偏侧隆凸更有意义;垂体高度增加,常>8mm;垂体柄偏移,鞍底局部骨质变薄、破坏或鞍底倾斜等。在冠状面图像上,肿瘤底部紧贴鞍底或鞍底骨质异常,多为垂体腺瘤。
(3)颅咽管瘤:头颅CT为首选方法,平扫表现特点:鞍区或鞍上区肿物,在鞍上区外形可不规整,密度不均,可向周围发展使鞍上池正常轮廓消失,侧脑室扩大。鞍内生长可致蝶鞍骨质破坏,钙化是其影像学特征,可呈多发的圆形钙化,或线形周边钙化,中间可有束变区而呈低密度影像。
(4)鞍上或鞍内肿瘤:脑膜瘤多在鞍上,可有钙化,邻近的骨质可有增厚。脊索瘤常有多个小钙化灶,鞍区的蝶窦和斜坡骨质破坏明显为特点。鞍区胶质瘤CT平扫时,常密度不均,为低密度影伴点状钙化,鞍区动脉瘤多位于鞍旁侧,可有明显骨质破坏,增强后密度明显增高。
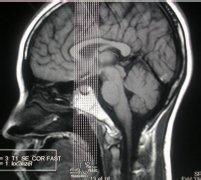
3.头颅MRI正常人垂体前叶MRI信号与脑灰质相似,神经垂体95%呈短T1高信号,垂体上缘多呈下凹偏平,少数偶见平缓的微凸状,明显的局部上凸者90%为垂体微腺瘤。正常垂体柄居中,小于4mm,垂体柄移位是垂体病变的间接指征。MRI诊断垂体大腺瘤效果等于或优于头颅CT,能清楚的辨别垂体瘤与视神经视交叉的关系。一般MRI诊断垂体微腺瘤不如头颅CT,但近年用1.5T高场强MRI扫描对垂体微腺瘤诊断的敏感性提高到83%,而头颅CT仅为42%,以冠状面和矢状面影像最清楚。在T1加权像上呈局灶性低信号,在T2加权像上呈局灶性高信号,其特点表现:冠状面垂体上缘局限性上凸,垂体腺高度增加,鞍底向下膨隆,双侧颈内动脉海绵窦段不对称,病灶处向外下移位,强化后即刻扫描显示微腺瘤呈局灶低信号,而正常垂体明显强化。MRI对颅咽管瘤的定性诊断不如CT,头颅CT可显示典型的钙化灶,而MRI显示钙化效果欠佳,MRI的主要依据是:位于鞍上区是囊性肿物,增强后囊壁可呈环状加强。
垂体瘤_垂体瘤 -相似疾病鉴别
相似疾病1.空泡蝶鞍是因鞍隔缺损,蛛网膜下腔伸展到鞍内致蝶鞍扩大。原发性者多见于肥胖妇女和多产妇,继发性者见于手术、放疗和外伤、感染及垂体瘤自发性坏死、垂体梗死后。绝大多数病人无症状,部分可有头痛、高血压、脑脊液鼻漏及少数有垂体激素的分泌减少。头颅侧位X线片上可见蝶鞍呈球形或对称性增大。头颅CT诊断率达100%,表现为鞍内CT值明显减低,增强后仍不见密度影。
2.鞍旁疾患鞍旁疾患有感染、结节病、嗜酸性肉芽肿、动脉瘤、脑膜瘤、错构瘤及转移瘤等,有时症状易与垂体瘤相混淆,但鞍上病变常有颅压增高、视力障碍、下丘脑综合征和脑积水,一般内分泌表现发生在神经系统症状之后,CT和MRI有助于鉴别,感染、结节病等多有发热及相应的血液和免疫异常。
3.原发靶腺功能减退所致垂体增大长期原发性甲状腺机能减退、性腺机能减退可导致负反馈减弱,使垂体促激素分泌增加,促激素分泌细胞增生,可引起蝶鞍轻度增大,CT和MRI有助于鉴别,相应激素的替代治疗后好转也有助鉴别。
垂体瘤_垂体瘤 -治疗方案
药物治疗1.治疗垂体瘤目的主要是抑制自主的激素分泌、破坏肿瘤组织、纠正视力和神经方面的缺陷、恢复和保存垂体促激素的功能、防止局部和全身并发症、防止生长和局部肿瘤的复发。
2.药物治疗
(1)PRL瘤:
①溴隐停:为多巴胺受体激动剂,2.5~60mg/d,一般自小剂量1.25mg/d开始,每2~3天增加1次,每次增加1.25mg,直至充分有效为止,一天服2~3次,剂量大时分2~3次/d,与进食同服。
②溴隐亭(Parlodel):为溴隐亭的长效制剂,1次/d,每次50~100mg,肌注。
(2)GH瘤:
①溴隐亭:可改善70%~90%的病人症状和糖代谢,一般从小剂量开始,用量为10~20mg/d。
②赛庚啶:为抗血清素制剂,可作为辅助治疗药,最大剂量24mg/d。
③奥曲肽(Ocfreotide):为长效生长抑素类似物,治疗1周后80%~90%患者症状改善。治疗3~30周后,垂体瘤可缩小20%~54%,但停药后易复发,一般为每6~8h皮下给药1次,每次50~25μg。不良反应为局部疼痛、腹痛、腹泻、胆汁郁积(因其能抑制胆囊收缩)。
3.手术治疗微腺瘤,可经蝶窦手术治疗,腺瘤超过10mm如有下述指征需经颅手术。
(1)手术指征:①肿瘤向鞍上生长,视神经交叉受压,下丘脑及第三脑室受压引起脑积水等症状者;②肿瘤向鞍前生长达到前颅凹额底者;③垂体卒中;④放射治疗效果不满意或恶化者;⑤有功能性或无功能性腺瘤产生临床垂体功能亢进或减退者。
(2)手术疗效:
①垂体微腺瘤的手术疗效较理想。
②治愈率PRL瘤为62%~90%,GH瘤为72%~89%,ACTH瘤70%~80%,Nelson征为44.4%。分泌性腺瘤术后长期随访复发率较高。
(3)围术期处理:垂体瘤术后内科并发症可有尿崩症、全垂体功能减退、代谢紊乱、心功能不全和胃肠道出血,因此手术前后的内科处理十分重要。内科处理有:手术前后的激素替代疗法,术后尿崩症的处理,水、电解质、糖代谢的平衡,预防感染等。
4.放射治疗
(1)治疗指征有:①无手术指征者;②手术后辅助治疗;③术后复发;④放射治疗后复发病例,相隔一年后再放疗。
(2)方法:
①外照射的方法有:
A.高能射线治疗,60Co或加速器外照射。
B.重粒子放射治疗。
C.γ刀,疗效为80%~90%。
②内照射:手术后将放射性物质植入蝶鞍中进行放疗。
(3)疗效:一般认为放射治疗对无分泌性腺瘤效果较有分泌功能腺瘤为好,对PRL腺瘤仅可使PRL水平降低。但不能减少PRL的分泌,故疗效较差;对GH腺瘤放疗仅可使30%病例降低GH水平,且只能维持1~2年,ACTH瘤的有效率为30%,故多不主张单纯放疗治疗垂体分泌性腺瘤。
垂体瘤_垂体瘤 -垂体瘤术后注意事项
脑垂体腺瘤手术或多或少总要影响到垂体后叶,这就容易引起手术后垂体后叶素分泌不足,而垂体后叶素的功能之一是控制尿量,所以就可导致尿量增多乃至尿崩。尿崩并不可怕,多喝点水,用点垂体后叶素、弥柠之类的药物,绝大多数病人可以治愈。至于其它并发征,有下丘脑反应、视神经受损、脑脊液漏等,手术之前医生会向病人家属解释的。垂体瘤_垂体瘤 -预防措施
锻炼预防一般多为手术后的预防保健具体如下:
1.心理安慰垂体瘤属脑内良性肿瘤手术效果好痊愈后可参加正常工作。
2.加强营养多食新鲜的高蛋白质的食物增强体质使病后机体早日康复。
3.放疗时间一般在术后1个月左右放疗期间少去公共场所注意营养定期测血象。
4.按医嘱服药1年CT复查1次。
5 加强体育锻炼,增强体质。
垂体瘤_垂体瘤 -相关词条
维生素D缺乏病维生素C缺乏症维生素A缺乏病维生素E缺乏病维生素B2缺乏症心脏破裂烟酸缺乏症出血性疾病垂体瘤_垂体瘤 -参考资料
1 http://www.yongyao.net/jbhtml/chuitiliu.htm
2 http://www.zgzl999.com/sjzl/ctl/
3 http://jbk.39.net/keshi/neike/neifenmi/48ddf.html
4 《中国医药大全》
 爱华网
爱华网