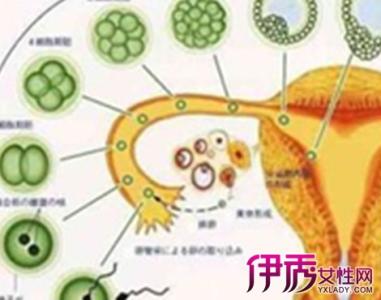
卵黄囊位于胚体腹方包围在卵黄外的具有丰富血管的膜囊。胚胎发生体褶后,原肠则明显地分成胚内的原肠和胚外的卵黄囊,内包有大量的卵黄,卵黄囊的壁由胚外内胚层和胚外中胚层形成。卵黄囊瘤可以合成AFP,是一个很特异的肿瘤标志物。最常见的是微囊结构,其中夹杂实性团块或腺泡样结构;多囊性卵黄囊肝样和腺样或原始内胚层样结构很少见,但多以单一成分形成肿瘤。1978年以后,在对卵巢卵黄囊瘤曾进行淋巴结清扫或部分切除的32例中,有淋巴结转移7例,占21.9%。
卵黄囊_卵黄囊 -卵黄囊
正常根据超声判断是否怀孕除了在孕囊内的胎芽测得胎心外就是在孕囊内看见卵黄囊,有的卵黄囊和胎心出现的比较晚,过段时间再看一次,如果还是没有,估计就不能要了。以下是卵黄囊介绍:卵黄囊(yolksac)胚胎发生体褶后,原肠则明显地分成胚内的原肠和胚外的卵黄囊,内包有大量的卵卵黄囊黄,卵黄囊的壁由胚外内胚层和胚外中胚层形成。位于胚体腹方包围在卵黄外的具有丰富血管的膜囊。与胚体中肠相通的紧缩部分称卵黄囊柄。囊壁是由内层的胚外内胚层和外层的胚外中胚层组成。爬行类和鸟类的卵富含卵黄,卵黄囊很大,有贮存、分解、吸收和输送营养物质的功能。卵黄囊随胚体的增长及卵黄的消耗而逐渐萎缩,最终被吸收到体内,融合形成小肠的一部分。
卵黄囊
低等哺乳动物的卵富含卵黄,其卵黄囊相当发达;胎生哺乳动物的卵为少黄卵,其卵黄囊小且不含卵黄。人胚胎于第5周末,其卵黄囊与原肠断离,逐渐退化,至第7周,成为直径小于5毫米的小囊,残存于胎盘表面。人胚卵黄囊的发生也是重演系统发生的现象之一。人卵黄囊上的胚外中胚层在第3周便形成的许多血岛,它是胚胎最早形成血管和血细胞的部位,为早期胚胎(10周前)的造血场所,卵黄囊动、静脉将参与肠系膜动脉及肝门静脉的形成。由于原始生殖细胞最早也出现于卵黄囊壁,因而卵黄囊又是生殖细胞的最初发源地。卵黄囊也可出现于其他脊椎动物及软体动物头足类。
卵黄囊_卵黄囊 -囊肿黄体
囊肿黄体的发生于黄体的血运。淋巴瘤等卵巢本身的动能紊乱有关,常见与妊娠期,多无症状,非妊娠期可引起月经延长、经血过多、子宫内膜蜕膜样变等。
卵黄囊_卵黄囊 -黄体囊肿
介绍
成年女性黄体大小外观差异很大。排卵后,黄体血肿立即封闭。如囊性黄体持续存在,或囊体血肿含血量较多,都可致黄体囊肿。妊娠期和非妊娠分为两种。
种类
A .粒层黄体囊肿:此种最为常见,来自黄体的血肿,可发生于育龄期。直径2.5-6cm不等,最大可达11cm;大于4cm的少见,囊肿向卵巢表面突起,早期可似血肿,卵巢表面呈红褐色,内为透明或褐色浆液,囊壁浅黄色,呈特征性花环状。
B.卵泡膜黄素囊肿(黄素化卵泡膜囊肿)此囊肿也称高反应黄体,出现于视丘--垂体机能障碍,滤泡不排卵,也未破裂,故纯属黄素化的闭锁滤泡状改变。双侧黄素化卵泡囊肿,在临床上具有重要意义,因其常伴有滋养叶细胞病变(水泡状胎块,绒毛膜癌)。囊肿体积长很大。黄素囊肿有自发退化趋势,多无症状。也可以分娩后或滋养叶疾患消除后2月内消失。如囊肿破裂则引起内出血或急腹症。病变多为双侧,卵巢表面呈大小不等囊性结节状。小者仅见卵巢轻度增大,巨大者直径可达15--20cm,壁薄、切面呈黄色或出血状,囊内充满草黄色清液或淡褐色液,卵巢表面偶见局灶生发上皮蜕膜样变的黄色斑块。
黄素化囊肿即卵泡膜黄素化囊肿。由于滋养细胞显着增生,产生大量绒毛膜促性腺激素(HCG),刺激卵巢卵泡内膜细胞,使发生黄素化而形成囊肿,称为黄素化囊肿。完全性葡萄胎时其发生率为30-50%,双侧发生,大小不等,可小至需经镜检分辨到直径2Ocm或更大。囊肿表面光滑,色黄,壁薄,内衬2-3层黄素化细胞,切面多房,囊液清亮或呈琥珀色。部分性葡萄胎一般不伴有黄素化 囊肿。
卵黄囊_卵黄囊 -疾病症状
由于卵巢卵黄囊瘤增长快,又易有包膜破裂及腹腔内种植,故常见症状有腹部包块(76%)、腹胀、腹痛(50%)及腹水(86%)。肿瘤坏死、出血可使体温升高,而有发热症状(50%)。少数患者尚因有胸腔积液而气憋,但胸腔积液并不意味着胸腔转移。有的于手术后10~14天消失,有的死后尸检也找不到胸腔器官内有转移,似为麦格征。患者的卵巢功能一般都很正常,少数患者有短期闭经或月经稀少。病前生育功能一般也正常,已婚者多数有过妊娠分娩。有个别患者发现肿瘤时同时合并妊娠。由于肿瘤恶性程度高、病情进展快,故从开始有症状至就诊时间都很短。45%不超过3个月,64%不超过半年。
患者就医时肿瘤局限在卵巢者仅为50%。曾报道的41例卵黄囊瘤中,临床Ⅰ期、Ⅱ期及Ⅲ期者分别占51%、12%及37%。
卵巢卵黄囊瘤在临床表现方面具有一些特点,如发病年龄轻、肿瘤较大、很易产生腹水、病程发展快。若警惕到这种肿瘤的可能性,则并不难诊断。特别是血清甲胎蛋白(AFP)检测,可以起到明确诊断的作用。卵黄囊瘤可以合成AFP,是一个很特异的肿瘤标志物。放射免疫检测方法对测定血清内AFP的敏感度极高。有时在混合型殖细胞肿瘤内的卵黄囊瘤成分非常少,必须作连续切片或反复切片才能发现极小块肿瘤。血清内AFP都有升高现象。北京协和医院纯型及混合型卵黄囊瘤100例中,手术前血清内AFP都有升高,无一例假阴性。因此血清AFP检测对卵巢内胚窦瘤有明确诊断的意义。
卵黄囊_卵黄囊 -病因
(一)发病原因
卵巢卵黄囊瘤病因尚不明了。
(二)发病机制
1.大体 卵黄囊瘤几乎均为单侧性,右侧略多见;双侧者多为转移所致。肿瘤通常体积较大,直径多超过10cm;呈圆形、卵圆形或分叶状,表面光滑,有包膜;有时可与周围组织粘连或浸润。切面以实性为主,粉白或灰白色,湿润质软;常伴有含胶冻样物质的囊性筛状区,呈蜂窝状;出血、坏死常见。
2.镜下 卵黄囊瘤具有多种不同的组织学结构,包括:
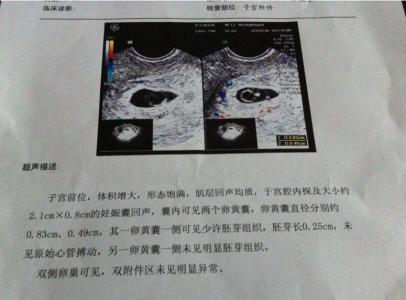
(1)微囊性结构:又称网状结构,最多见。由扁平或星芒状瘤细胞形成疏松的网状和小囊或微囊结构,低倍镜下似蜂窝状(图1),但高倍镜下瘤细胞的异型性明显,核分裂多见。
(2)内胚窦样结构:又称Schillei-Duval小体。由立方或柱状的瘤细胞呈单层排列,包绕毛细血管、薄壁血窦或小静脉样血管,形成血管套样结构,横切面很像肾小球。虽然这种特殊结构具有诊断意义,但在有些肿瘤形态并不典型,北京协和医院的材料中仅54.2%可找到典型的Schiller-Duval小体。
(3)实性结构:由小的多角形上皮样细胞聚集而成。瘤细胞胞质空,核大,核仁突出;核分裂活跃,类似胚胎癌。
(4)腺泡状结构:又称迷路样结构。扁平、立方或星芒状瘤细胞构成弯曲多变的管道状或囊状结构。
(5)多泡性卵黄囊结构:扁平、立方或低柱状瘤细胞形成大小不等的囊,其间隔以致密的梭形细胞间质或疏松的黏液样间质。这种结构与胚胎发育过程中初级卵黄囊变成次级卵黄囊的结构相似。
以上各结构中均可见数量不等的嗜酸性玻璃样点滴,但并不是卵黄囊瘤所特有的,因为很多分化差的恶性肿瘤都能见到。这种点滴PAS和AFP染色阳性,由瘤细胞分泌产生并在胞质内聚积,而后破裂进入周围组织。
另外还有5种不常见的组织学结构,有时可构成肿瘤的主体成分。包括:黏液瘤样、乳头状、巨囊性、肝样和原始内胚层结构。乳头状结构的结缔组织轴心常有明显的玻璃样变,肿瘤广泛坏死时血管周围残留的瘤组织亦可形成乳头样结构。肝样结构是实性结构的一种亚型,又被称作肝样卵黄囊瘤;诊断时需与转移性肝癌鉴别,临床上患者的年龄、肿瘤的分布均有不同特点,组织学上找到胆汁是后者的有力依据。原始内胚层结构是由原始内胚层细胞形成腺样和实性团块,其间有结缔组织分隔。腺腔内常含浓缩的分泌物,很像分泌黏液的腺癌;有时腺体的形态与分泌型子宫内膜癌相似。
上述各种结构常互相混杂并移行,以1~2种为主。最常见的是微囊结构,其中夹杂实性团块或腺泡样结构;多囊性卵黄囊肝样和腺样或原始内胚层样结构很少见,但多以单一成分形成肿瘤。
卵黄囊_卵黄囊 -并发症
卵巢卵黄囊瘤的转移发生率高。北京协和医院1978年以前收治的42例卵黄囊瘤中,来院治疗时80%已有转移。其中绝大多数为盆腔或腹腔腹膜种植,前者占转移的93%,后者占68%。盆腔腹膜包括子宫直肠窝、膀胱反折、盆壁腹膜、子宫浆膜面及对侧卵巢表面等,腹腔腹膜包括大网膜、前后腹壁腹膜、肝表面及肠系膜等。1978年以后,在对卵巢卵黄囊瘤曾进行淋巴结清扫或部分切除的32例中,有淋巴结转移7例,占21.9%。Gershenson(1983)报道的卵黄囊瘤15例临床Ⅲ期者,有3例发生腹膜后淋巴转移,占20%。而曾作尸检的6例中有3例发生腹膜后淋巴结转移,占50%。故肿瘤转移的途径除了直接浸润及种植扩散外,也有不少通过淋巴结转移。肝、肺实质内转移较少,但在应用化疗而使患者生命延续稍长但终未能挽救者中,有时可见到肝、肺实质内转移。
卵黄囊_卵黄囊 -预防
流行病学:卵巢卵黄囊瘤多发生于年轻患者。北京协和医院收治70例患者中80%
 爱华网
爱华网