糖尿病是一种最常见的内分泌代谢疾病,具有遗传易感性,在环境因素的触发下发病。Ⅱ型糖尿病,又名非胰岛素依赖型糖尿病(NIDDM)。特点是人体自身能够产生胰岛素,但细胞无法对其作出反应,使胰岛素的效果大打折扣。因此患者体内的胰岛素是一种相对缺乏,可以通过某些口服药物刺激体内胰岛素的分泌。但到后期仍有一些病人需要使用胰岛素治疗。多在35~40岁之后发病,占糖尿病患者90%以上。发病率在全球范围内呈逐年增高趋势,糖尿病现已成为继心血管病和肿瘤之后,第3位威胁人们健康和生命的非传染性疾病。
二型糖尿病_二型糖尿病 -简介
2型糖尿病Ⅱ型糖尿病,又名非胰岛素依赖型糖尿病(NIDDM),易出现非酮症高血糖高渗性昏迷(NKHHC).常见慢性微血管并发症有视网膜病变,肾脏病变,周围神经及植物神经病变.大血管并发症有动脉粥样硬化性心脏病,外周血管病变。
新观点:
II型糖尿病的发病原因不在胰岛,目前医学上治疗II型糖尿病的模式大都参照II的来治,这样子根本没有办法治愈.而只有找到真正的患病原因,才能治愈,II型糖尿病发病原因在于血液循环系统和肝脏的代谢。只要把这个调好,糖尿病就能不治而愈.而目前所谓的糖尿病的一些并发症,大多是循环系统的并发症,而非糖尿病引起.更可以这么说,糖尿病是循环系统的并发症。
二型糖尿病_二型糖尿病 -癌变
II型糖尿病老年患者中,恶性肿瘤发生率高达28.35%,胰岛素抵抗会导致高胰岛素血症,而胰岛素有促进恶性肿瘤生长的作用。此外,糖尿病患者存有不同程度的代谢紊乱和激素分泌失衡,容易使机体免疫力降低,给癌细胞以可乘之机。II型糖尿病患者所患的肿瘤以消化道肿瘤、血液系统肿瘤、肺癌最常见,在消化道肿瘤中,胰腺癌发病率较高。除此之外,有些胰腺癌患者,可能以糖尿病为首发症状,很容易误诊误治。
因此,II型糖尿病患者,尤其是老年患者,每年都要做一次全面检查,比如肝、胆、脾B超和胸片等;女性患者做盆腔B超检查。在此基础上,还需额外做各项肿瘤标记物检查,以排除和早期发现癌症。
二型糖尿病_二型糖尿病 -预防
2009年12月14日一个国际研究团队公布研究成果称,经常喝咖啡或茶可以显著降低患Ⅱ型糖尿病的风险。研究人员在新一期美国《内科学文献》上报告说,他们对18项涉及喝咖啡与患糖尿病关系的研究,以及7项涉及喝茶与患糖尿病关系的研究进行分析后发现,每天喝3杯至4杯咖啡或茶的人,患Ⅱ型糖尿病的风险比很少喝或不喝者低约25%。上述两类研究共涉及70多万人。Ⅱ型糖尿病的特点是人体自身能够产生胰岛素,但细胞无法对其作出反应,使胰岛素的效果大打折扣。研究人员表示,由于他们分析的研究并未提供有关咖啡和茶对胰岛素敏感产生影响的数据,因此目前尚不清楚喝咖啡或茶降低患糖尿病风险的具体机制。不过研究人员认为,咖啡和茶所起的保护性作用绝非仅仅源自二者所含的咖啡因,很可能是更多的化学物质在发挥作用。二型糖尿病_二型糖尿病 -易感基因
2009年12月中国人Ⅱ型糖尿病易感基因的研究最近取得重要进展:研究人员历时多年探索,锁定了导致Ⅱ型糖尿病的一个新基因――一氧化氮合成酶1转接蛋白(NOS1AP)基因。这一成果是由中国著名糖尿病诊疗研究专家、上海交通大学医学院附属第六人民医院内分泌代谢科贾伟平教授带领的课题组完成的,在线发布于国际糖尿病界权威杂志――欧洲糖尿病学会官方月刊《Diabetologia(糖尿病学)》。糖尿病是严重危害人类健康的三大慢性疾病之一。据估计,中国糖尿病患者已达7000万,其中绝大多数都属于Ⅱ型糖尿病。由于患病初期症状不明显,往往不容易被发现而延误治疗。事实上,由于遗传背景不同,人群中存在对Ⅱ型糖尿病相对易感的人群,在同等条件下,他们更容易得Ⅱ型糖尿病。如果能够找到影响Ⅱ型糖尿病遗传易感性的基因,特别是中国人群的易感基因,对及早检出易感人群、推动Ⅱ型糖尿病的早期预防将有莫大的帮助。早在1999年,上海交通大学医学院附属第六人民医院项坤三院士就带领课题组,率先开展了中国人Ⅱ型糖尿病的全基因组家系连锁分析,发现在1号染色体长臂上存在着Ⅱ型糖尿病的易感基因,相关结果于2004年发表在权威期刊《Diabetologia(糖尿病)》上。他们随后与国际上在同一区域发现连锁信号的研究者共同组建了合作组,通过对来自8个不同种族的4000多人的研究,将易感基因进一步定位在1号染色体上的两个小区域中。从2007年起,在国家自然科学基金重点项目的资助下,贾伟平教授领衔的课题组在这两个区域开展了中国人Ⅱ型糖尿病易感位点的扫描工作。他们对近7000个Ⅱ型糖尿病者和正常血糖者的相关数据进行了细致的分析,最终于近日发现了这一区域导致Ⅱ型糖尿病的基因,并证实为一氧化氮合成酶1转接蛋白(NOS1AP)基因。研究表明,这个基因位点的遗传缺陷可使得中国人Ⅱ型糖尿病的患病风险上升17%。课题组正在进一步研究这一基因导致Ⅱ型糖尿病发病的机理。国外专家对这项研究成果给予了充分肯定,认为这项研究设计精密、样本选取严格、实验数据准确可靠、分析方法合理。这一易感基因的发现,将有力地推动中国人Ⅱ型糖尿病疾病的早预防、早诊断和个体化诊疗,并为认识Ⅱ型糖尿病的发病机理提供新思路。二型糖尿病_二型糖尿病 -病因
二型糖尿病1.遗传因素
与1型糖尿病一样,2型糖尿病有较为明显的家族史。其中某些致病的基因已被确定,有些尚处于研究阶段。
2.环境因素
流行病学研究表明,肥胖、高热量饮食、体力活动不足及增龄是2型糖尿病最主要的环境因素,高血压、血脂异常等因素也会增加患病风险。
3.年龄因素
大多数2型糖尿病于30岁以后发病。在半数新诊断的2型糖尿病患者中,发病时年龄为55岁以上。
4.种族因素
与白种人及亚洲人比较,2型糖尿病更容易在土著美洲人、非洲--美洲人及西班牙人群中发生。
5.生活方式
摄入高热量及结构不合理(高脂肪、高蛋白、低碳水化合物)膳食会导致肥胖,随着体重的增加及缺乏体育运动,胰岛素抵抗会进行性加重,进而导致胰岛素分泌缺陷和2型糖尿病的发生。
导致2型糖尿病的主要诱因包括肥胖、体力活动过少和应激。应激包括紧张、劳累、精神刺激、外伤、手术、分娩、其他重大疾病,以及使用升高血糖的激素等等。由于上述诱因,患者的胰岛素分泌能力及身体对胰岛素的敏感性逐渐降低,血糖升高,导致糖尿病。
到目前为止,我们还无法控制人体的遗传因素。但是,我们能对环境因素进行干预,从而降低2型糖尿病的患病率。
二型糖尿病_二型糖尿病 -临床表现
2型糖尿病中一部分病人以胰岛素抵抗为主,病人多肥胖,因胰岛素抵抗,胰岛素敏感性下降,血中胰岛素增高以补偿其胰岛素抵抗,但相对病人的高血糖而言,胰岛素分泌仍相对不足。此类病人早期症状不明显,仅有轻度乏力、口渴,常在明确诊断之前就可发生大血管和微血管并发症。饮食治疗和口服降糖药多可有效。另一部分病人以胰岛素分泌缺陷为主,临床上需要补充外源性胰岛素。二型糖尿病_二型糖尿病 -检查
2型糖尿病是胰岛素不能有效发挥作用(与受体结合含量少)所致,因此不仅要检查空腹血糖,而且要观察餐后2小时血糖,特别应做胰岛功能检查。具体数值如下:正常人空腹血糖:3.9~6.1毫摩尔/升,餐后2小时血糖在7.8毫摩尔/升以下。如空腹血糖≥7.0毫摩尔/升,餐后2小时血糖≥11.1毫摩尔/升,就可诊断糖尿病。如空腹血糖在6.1~7.0毫摩尔/升,餐后2小时血糖在7.8~11.1毫摩尔/升之间为糖调节受损,是早期糖尿病的表现。而尿糖检查仅供参考,不能诊断糖尿病及用药的依据。
胰岛功能检查:验者口服75克葡萄糖水300毫升后观察血糖、胰岛素、C肽变化。
二型糖尿病_二型糖尿病 -诊断
二型糖尿病1997年7月美国糖尿病协会提出了糖尿病诊断和分类标准。
1.有糖尿病症状,并且随机血糖≥11.1mmol/L。随机血糖是指就任意时间的血糖值,典型的糖尿病症状包括多尿、烦渴和无其他诱因的体重下降。
2.空腹血糖≥7.0mmol/L,空腹状态定义为至少8小时内无热量摄入。
3.OGTT时2小时血糖≥11.1mmol/L。OGTT仍然按WHO的要求进行。
没有糖尿病的症状而符合上述标准之一的患者,在次日复诊仍符合三条标准之一者即诊断为糖尿病。
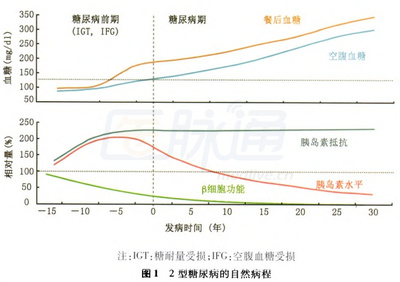
在新的分类标准中,糖尿病和葡萄糖耐量受损(IGT)及空腹葡萄糖受损(IFG)共属高血糖状态,与之相应的为葡萄糖调节正常的正常血糖状态。IGT的诊断标准为:OGTT时2小时血糖≥7.8毫摩尔/升,但<11.1毫摩尔/升,IFG为空腹血糖≥6.1毫摩尔/升但〈7.0毫摩尔/升。
2010年ADA糖尿病诊断标准:
1.糖化血红蛋白HbA1c≥6.5%。
2.空腹血糖FPG≥7.0mmol/l。空腹定义为至少8小时内无热量摄入。
3.口服糖耐量试验时2小时血糖≥11.1mmol/l。
4.在伴有典型的高血糖或高血糖危象症状的患者,随机血糖≥11.1mmol/l。
在无明确高血糖时,应通过重复检测来证实标准1~3。
跟过去相比有两个方面的进步:增加糖化血红蛋白指标;弱化了症状指标,更多人纳入糖尿病范畴,得到早期诊治。
二型糖尿病_二型糖尿病 -治疗
1.外科手术治疗广州中医药大学金沙洲医院亚太减重暨糖尿病外科中心吴良平吴良平主任在临床中接触许多糖尿病患者,他一直致力研究外科手术治疗糖尿病领域,通过大量的临床证据显示:减重手术可以长期有效地治疗2型糖尿病。吴良平告诉笔者:“两年前,外科治疗糖尿病还是胃肠外科、内分泌科的热点话题,内外科专家都持有不同的观点,但是目前,外科治疗糖尿病的效果逐步证明,符合标准条件的2型糖尿病患者接受胃转流手术后可以得到全面根治,突破了传统的控制饮食、加强运动、口服降糖药和注射胰岛素治疗模式。”
外科手术治疗2型糖尿病有严格标准
外科治疗糖尿病的手术并不复杂,吴良平告诉笔者:“手术过程中,首先将胃部分为上下两个部分,较小的上部和较大的下部,然后截断小肠,重新排列小肠的位置,改变食物经过消化道的途径,减缓胃容积,缩短小肠,降低吸收。在成熟的糖尿病外科治疗中心,通过腹腔镜进行手术其安全性与胆囊切除术相同。93%的2型糖尿病患者手术后停药可恢复正常血糖。”
“并不是每个糖尿病患者都可接受手术治疗,评估一个患者能否接受手术,有一套严格的标准。”吴良平介绍,一般来说,接受这种手术的患者需要满足多个条件,比如:糖尿病病史在10年以下、年龄小于60岁、中度肥胖以上等。此外,患者的胰岛素细胞功能处于代偿期也是接受这种手术的条件之一。2.口服降糖药
(1)双胍类(如二甲双胍)这类药物具有减少肝脏输出葡萄糖的能力,并能帮助肌肉细胞、脂肪细胞和肝脏从血液中吸收更多的葡萄糖,从而降低血糖水平。
(2)磺脲类(如格列美脲、格列本脲、格列齐特和格列喹酮)这类口服降糖药的主要作用是刺激胰岛释放更多胰岛素。
(3)噻唑烷二酮类(如罗格列酮和吡格列酮)此类药物可以增强胰岛素敏感性,帮助肌肉细胞、脂肪细胞和肝脏吸收更多血液中的葡萄糖。不过罗格列酮可能会增加心脏病风险。
(4)苯甲酸衍生物类(如瑞格列奈和那格列奈)这类药物的作用机制与磺脲类药物相似,主要是刺激胰腺产生更多胰岛素来降低血糖。
(5)α-葡萄糖苷酶抑制剂(如阿卡波糖和伏格列波糖)这类降糖药能抑制人体消化道对糖类的吸收,主要作用是降低餐后血糖。
3.胰岛素类药物
若是通过改变生活方式和使用口服降糖药仍然不能很好地控制住血糖,或者服用其他药物会给你带来不良影响时,医生可能就会建议你使用胰岛素。目前,胰岛素不能口服,只能利用注射器或胰岛素笔等装置通过皮下注射。
不同胰岛素制剂的起效时间和作用持续时间也不同。患者需要在医生的指导下,选用适合自身当前病情的胰岛素类型,并制定适当的胰岛素注射时间。
为了达到最好的血糖控制效果,有时也可能将多种胰岛素预混后进行注射。通常,胰岛素注射的频率为1~4次/天。
通过减轻体重和加强运动锻炼,有些2型糖尿病患者发现自己可以不再需要药物。因为他们在体重达到理想范围时,通过自身的分泌胰岛素和饮食调节就能控制住血糖。
目前还不清楚孕妇口服低血糖药物是否安全。2型糖尿病女性患者在妊娠期和哺乳期可能需要停止口服降糖药而注射胰岛素。
 爱华网
爱华网