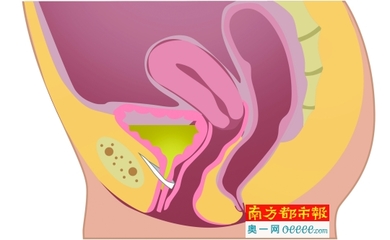
压力性尿失禁(Stress Urinary Incontinence, SUI)指喷嚏或咳嗽等腹压增高时出现不自主的尿液自尿道外口渗漏。症状表现为咳嗽、喷嚏、大笑等腹压增加时不自主溢尿。体征是腹压增加时,能观测到尿液不自主地从尿道流出。尿动力学检查表现为充盈性膀胱测压时,在腹压增加而无逼尿肌收缩的情况下出现不随意漏尿。
压力性尿失禁_压力性尿失禁 -简介
压力性尿失禁又称张力性尿失禁,是因腹内压增高,喷嚏、咳嗽、直立或行走时,由于尿道括约肌弛缓和无力形成的尿液不随意地流出的疾病。发生在青少年时,多是先天性括约肌缺如或功能不佳,中年患者多由于损伤,生产造成肌张力减退,老年患者由于肌肉萎缩所致,此外久病后体弱,营养不良,糖尿病等也可导致本病的发生。
压力性尿失禁_压力性尿失禁 -病因
压力性尿失禁分为两型。90%以上为解剖型压力性尿失禁,为盆底组织松弛引起;约不到10%为尿道内括约肌障碍型压力性尿失禁,为先天性或原因不明。
妊娠与阴道分娩
为压力性尿失禁的主要病因。妊娠和分娩过程中,胎先露对盆底肌肉过度压迫,使用胎头吸引器和臀位牵引等阴道手术分娩,产后腹压增高等均可造成盆底组织松弛。Van的1组病例对照研究的多元回归分析发现压力性尿失禁与第1胎的第2产程延长无关,而与产钳助娩明显相关。Persson发现压力性尿失禁的发生与初产年龄、产次、胎儿出生体重和会阴麻醉明显相关。
尿道阴道手术
阴道前后壁修补术、宫颈癌根治术、尿道憩室切除术等均可破坏尿道膀胱正常解剖支持。
功能障碍
先天性膀胱尿道周围组织支持不足或神经支配不健全,为青年女性及未产妇的发病原因。绝经后妇女由于雌激素减退,而使尿道及膀胱三角区黏膜下静脉变细,血液供应减少和黏膜上皮退化,尿道和膀胱的浅层上皮组织张力减退,尿道及周围盆底肌肉萎缩,因而尿失禁。Salinas还发现虽绝经状态与压力性尿失禁发生相关,但发生风险并未随年龄上升而增加,在52岁后发生压力性尿失禁的风险消失。绝经前发病往往由于营养不良、体质虚弱,致尿道膀胱颈部肌肉及筋膜萎缩而尿失禁。
盆腔肿物
当盆腔内有巨大肿物,如子宫肌瘤、卵巢囊肿时致腹压增加,膀胱尿道交接处位置降低而尿失禁。
体重
许多文献报道压力性尿失禁的发生与患者的体重指数(bodyweightindex,BWI)的增高有关。
周期性压力性尿失禁
在月经后半期的压力性尿失禁症状更明显,可能与黄体酮使尿道松弛有关。
压力性尿失禁_压力性尿失禁 -病机
压力性尿失禁的发病机制到21世纪初尚不清楚。没有一种假说被广泛接受,但可能的机制包括以下几种:
尿道阻力降低
保持有效的控尿机制需要两个因素:完整的尿道内部结构和足够的解剖支持。尿道内部结构的完整性决定于尿道黏膜对合和尿道闭合压二者所产生的阻力。尿道黏膜对合是由黏膜皱襞、分泌物表面张力和黏膜下静脉丛形成的,对合密闭可阻止漏尿。尿道闭合压来自黏膜下血管和肌肉的张力。尿道闭合压增高,阻力大,可控制排尿。盆底组织的松弛损伤而致尿道阻力减低。有研究发现是神经肌肉的传导障碍在腹压增高时不能反射性地引起尿道内压的升高。这类压力性尿失禁为尿道内括约肌障碍型。
尿道膀胱的压力关系
控尿机制良好者其近侧尿道压力等于或高于膀胱内压力,在腹压增加时,由于腹压平均传递到膀胱及2/3近侧尿道(位于腹腔内),使尿道压力仍保持与膀胱内压相等或较高,因此不发生尿失禁。相反,压力性尿失禁病人由于盆底松弛而致2/3近侧尿道移位于腹腔之外,在静止时尿道压力减低(仍高于膀胱内压),但腹内压增加时,压力只能传向膀胱而不能传递给尿道,使尿道阻力不足以对抗膀胱的压力,遂引起尿液外溢。解释了膀胱颈高运动性的压力性尿失禁的发生机制。
尿道膀胱的解剖关系
正常尿道与膀胱底部的后角应为90°~100°,上尿道轴与站立位垂直线所成的尿道倾斜角约30°。在压力性尿失禁患者,由于盆底组织松弛,膀胱底部向下向后移位,逐渐使尿道膀胱后角消失,尿道缩短。这种改变,宛如排尿动作的初期阶段,一旦腹内压增加,即可以诱发不自主排尿。除尿道膀胱后角消失外,尿道轴也发生旋转,使其从正常的30°增加至大于90°。这也从某一侧面解释了膀胱颈高运动性的压力性尿失禁的发生机制。
Petros从正常尿道和膀胱颈关闭机制假说上阐述了压力性尿失禁的发生机制:尿道的关闭是由耻尾肌的前部分收缩形成所谓“吊床”所致。“吊床”的形成是以耻骨尿道韧带后的部分阴道为传递媒介。膀胱颈的关闭,称之为“扣结”,是以耻骨尿道后的部分阴道为媒介,由“提举支托结构”的共同收缩完成的。“提举支托结构”是指直肠的横向肌和肛门周围的纵向肌。阴道后穹隆肌电图的测定证实了这个假说。在无尿失禁的妇女“提举支托结构”收缩使阴道达到X点,耻骨肌收缩向前拉阴道形成“吊床”,而关闭尿道腔隙。如出现阴道壁松弛,耻骨肌收缩超过固定的距离不能达到转换点Ⅺ则尿道不能关闭而产生尿失禁。
压力性尿失禁_压力性尿失禁 -临床表现
症状
当腹压升高时,就会有尿液在尿道流出来。表现为笑、咳嗽、打喷嚏、直立行走时、尿液不能自控地流出。
临床可分为三度:Ⅰ度:咳嗽、打喷嚏、搬重物等腹压增高时出现尿失禁;
Ⅱ度:站立、行走时出现尿失禁;
Ⅲ度:直立或卧位时均有尿失禁。
体征
1、尿道长度测量:于截石位及直立位下分别测定尿道的长度。压力性尿失禁者,尿道长度缩短。
2、尿道抬举试验。膀胱内注水200-250mk,截石位令患者摒气加大腹压即出现尿失禁,此时用手指经阴道抬举尿道与膀胱交界处(不要压住尿道),再令患者增加腹压,如无尿失禁现象则为阳性。
3、膀胱测压:除外神经性膀胱,并了解尿失禁程度。
压力性尿失禁_压力性尿失禁 -检查
1、尿流动力学检查
逼尿肌反射正常,压力性尿失禁时最大尿流率明显增加,排尿期膀胱内压明显降低,轻度者膀胱内压为5.9~7.8kPa,中度者为2.5~5.9kPa,重度者低于1.96kPa。尿道压降低,最大尿道压明显下降,由卧位转为立位后,其尿道关闭压下降。
2、漏尿点压(LPP)测定
将测压管放入膀胱并充盈膀胱,记录发生尿道漏尿时的膀胱内压力,此压力即为漏尿点压。轻度大多高于11.8kPa,重度大多低于5.88kPa。
3、最大功能性膀胱容量和剩余尿测定均正常。
4、尿道膀胱造影
正常膀胱后角应为90°~100°,上尿道轴与立位的垂直线,形成1个约30°的尿道倾斜角,膀胱颈高于耻骨联合下缘。压力性尿失禁时,膀胱尿道后角消失,膀胱颈低于耻骨联合下缘,尿道倾斜角增大,膀胱颈部呈漏斗状并下垂,尿道轴发生不同程度的向下、向后旋转。
Green将它分为两型:Ⅰ型,尿道轴线正常,但后尿道膀胱角增大;Ⅱ型,膀胱后尿道角消失,腹压增加时尿道下降、扭曲使尿道倾斜角增加,尿道倾斜角>45°,有时>90°,膀胱颈有关支撑组织薄弱,症状严重,治疗困难。此后McGurie提出将与尿道固有括约肌功能下降相关的压力性尿失禁命名为Ⅲ型。
压力性尿失禁_压力性尿失禁 -诊断
压力性尿失禁的诊断标准:
1、尿液分析正常,尿培养阴性。
2、神经检查正常。
3、解剖学支持薄弱(棉签试验,X线或尿道镜检查)。
4、证实在压力情况下有溢尿(压力试验或棉垫试验)。
5、膀胱内压测量图或尿道膀胱内压正常(残余尿量正常,膀胱容量及感觉正常;没有非自主性逼尿肌收缩)。
压力性尿失禁_压力性尿失禁 -治疗
非手术治疗
1、会阴部肌肉训练
收缩肛门及尿道括约肌,每日三回,每回做15-30次,至少半年。
2、局部注射Tefkon膏,老年患者可给予雌激素制剂。
手术治疗
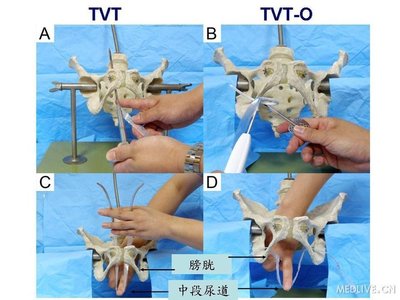
以膀胱颈悬吊术的效果最好,膀胱颈悬吊术的方法有经耻骨后膀胱颈及尿道悬吊术及经阴道膀胱颈部悬吊术,以增加膀胱颈部与尿道的角度。
疗效评价
1、治愈:尿失禁症状消失。
2、好转:尿失禁程度减轻。
3、未愈:尿失禁程度无减轻。
压力性尿失禁_压力性尿失禁 -预防
1、普及教育
压力性尿失禁是女性高发病,首先应提高公众意识,增加该病的了解和认识,早期发现,早期处理,将其对患者生活质量的影响降到最低限度。医务人员则应进一步提高对该病的认识,广泛宣传并提高诊治水平。
2、心理辅导
对于压力性尿失禁患者,还应注意心理辅导,向患者及家属说明本病的发病情况及主要危害,解除其心理压力。
3、避免危险因素
据尿失禁的常见危险因素,采取相应的预防措施。对于家族中有尿失禁发生史、肥胖、吸烟、高强度体力运动以及多次生育史者,如出现尿失禁,应评估生活习惯与尿失禁发生的可能相关关系,并据此减少对易感因素的接触机会。
4、产后及妊娠期间的盆底肌训练
产后及妊娠期间行盆底肌训练,可有效降低压力性尿失禁的发生率和严重程度。
时机:妊娠20周起至产后6个月间。
方法:每天进行大于或等于28次盆底肌收缩,训练最好在医生的督促指导下进行。每次包括2~6秒收缩/2~6秒舒张×10~15次。
 爱华网
爱华网