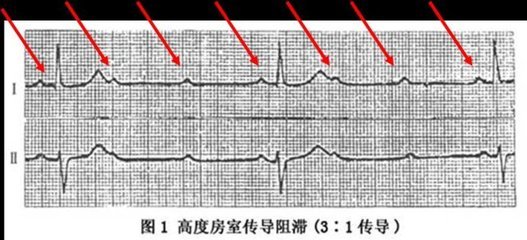
高度房室传导阻滞(high-grade atrioventricular block)是指房室传导比例超过2∶1的房室传导阻滞,表现为3∶1、4∶1、5∶1等。阻滞部位可在房室结内、希氏束以及束支-浦氏系统。希氏束电图可明确阻滞的部位。高度房室传导阻滞往往是三度房室传导阻滞的先兆,其严重性和临床意义与三度房室传导阻滞相似。
高度房室传导阻滞_高度房室传导阻滞 -疾病概述
高度房室传导阻滞(high-gradeatrioventricularblock)是指房室传导比例超过2∶1的房室传导阻滞,表现为3∶1、4∶1、5∶1等。阻滞部位可在房室结内、希氏束以及束支-浦氏系统。希氏束电图可明确阻滞的部位。高度房室传导阻滞往往是三度房室传导阻滞的先兆,其严重性和临床意义与三度房室传导阻滞相似。
高度房室传导阻滞_高度房室传导阻滞 -症状体征
大多数患者在休息时可无症状,或有心悸感。在体力活动时可有心悸、头晕、乏力、胸闷、气短。如心室率过于缓慢,尤其是心脏同时有明显的缺血或其他病变,或并发于广泛急性心肌梗死或严重急性心肌炎者,则症状可较重,可出现心力衰竭或休克,或因大脑供血不足而发生反应迟钝或神志模糊,进而发展为晕厥(发生率可达60%)、阿-斯综合征。由于舒张期心室充盈量与每搏量的增大,可出现脉压差增宽及轻至中度的心脏扩大。
高度房室传导阻滞_高度房室传导阻滞 -疾病病因
许多因素都能影响房室传导系统,最常见的是传导系统的纤维化和硬化及缺血性心脏病。
高度房室传导阻滞_高度房室传导阻滞 -病理生理
高度房室传导阻滞的阻滞部位根据体表心电图及临床特点可以初步定位,精确定位需依赖希氏束电图。
心脏剖析图1.阻滞部位在房室结的特征
①心电图表现为P波可下传心室的QRS波窄而正常。
②出现高度房室传导阻滞前,已有二度Ⅰ型文氏现象。
③常见于急性下壁心肌梗死、β受体阻滞药、洋地黄中毒、钙拮抗药所致的高度房室传导阻滞者。
④静脉注射阿托品后可将高度传导阻滞转为1∶1传导。
2.阻滞部位在希-浦系统的特征
①心电图表现为可下传的QRS波呈束支传导阻滞或分支传导阻滞图形。
②无洋地黄中毒、β受体阻滞药及钙拮抗药等用药史。
③静脉注射阿托品使窦性心率加快后,房室传导阻滞加重或不变。
高度房室传导阻滞_高度房室传导阻滞 -诊断检查
诊断:
1.根据临床病史、症状和体征。
2.心电图诊断标准
(1)散在发生的连续2个或数个P波因阻滞未下传心室。
(2)大于2∶1的房室阻滞。对于高度以上的房室传导阻滞的心电图应对P波进行逐个分析,观察P波出现的时相,如半数以上P波发生于ST段或T波顶峰前未下传心室,不能诊断为高度房室阻滞,心室率大于60次/min以上时,尽管几乎全部P波都不能下传心室,也不一定是高度房室阻滞,因为往往还有干扰因素在起作用。只有发生于心动周期的反应期内半数以上的P波未下传者,才可确诊为高度房室阻滞。
其他辅助检查:心电图检查特点:
1.房室传导比例的特点
(1)可以有各种房室传导比例,一般均>2∶1。偶数比例(如4∶1,6∶1,8∶1)比奇数比例(如3∶1,5∶1)多见(图1)。
高度房室传导阻滞
(2)在出现心律失常时:诊断高度房室传导阻滞的房室比例应为:
A.窦性心律时,房室传导比例应大于2∶1;
B.房性心动过速时,房室传导比例应在4∶1以上;
C.心房扑动时,房室传导比例应在5∶1以上。
(3)房室比例可固定或不固定:固定在6∶1以上者少见。
(4)房室传导比例易变:在2∶1房室传导或3∶2文氏型房室传导阻滞,如出现隐匿性传导,则可以3∶1高度房室传导阻滞形式出现。它与因阻滞性的传导中断所致的真正的3∶1高度房室传导阻滞,在体表心电图上是无法鉴别的。
2.下传的P-R间期可以正常,也可延长,但大多是固定的,也可不固定,此见于P波出现在相对不应期的不同阶段(R-P间期长短不一)而使传导延缓的程度有所不同,可使P-R间期不固定;伴有隐匿性传导或超常传导亦可不固定。此外,还可出现跨越性P波传导,甚至也可见到相邻的几个下传的P-R间期逐渐延长,类似文氏现象。
3.可不伴有或伴有逸搏、逸搏心律
(1)不伴有逸搏时,P波的数目恰为QRS波群数目的倍数,通常为3倍或4倍。
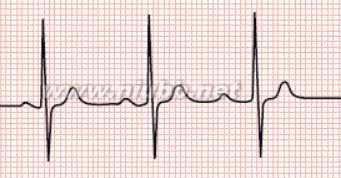
(2)伴有逸搏、逸搏心律时,逸搏多为房室交接性的。室性逸搏少见。如为连续性的逸搏心律时,P波与逸搏无关,形成不完全性房室脱节(图2),可出现心室夺获或室性融合波。
高度房室传导阻滞
4.R-R间期几乎总是不规则的因为除了个别下传搏动外,常发生交接性或室性逸搏。当有隐匿性传导和(或)意外传导(空隙现象、韦金斯基现象和超常传导)参与时,R-R间期可意外的不规则。仅当房室传导比例恒定,且无逸搏发生,R-R间期才是规则的。若不同的房室传导比例交替出现(例如2∶1与4∶1交替),则出现成对搏动或伪二联律。此外,室性期前收缩也使心室节律不齐。
5.高度房室传导阻滞的分型可根据阻滞部位分为两型:
(1)Ⅰ型:大多发生在房室结水平,少数在希氏束近端阻滞。
(2)Ⅱ型:均在希氏束远端和束支部位阻滞。
高度房室传导阻滞_高度房室传导阻滞 -鉴别诊断
完全性房室传导阻滞1.高度房室传导阻滞与完全性房室传导阻滞的鉴别 高度房室传导阻滞有心室夺获,而三度房室传导阻滞无心室夺获。
2.高度房室传导阻滞伴超常传导与不伴有超常传导的鉴别 心室夺获只发生于R-R间期的一定范围内,如比这一范围更短或更长时,则P波都不能下传,此可定为高度房室传导阻滞伴超常传导。而高度房室传导阻滞不伴超常传导出现的心室夺获不受上述R-P间期一定范围的限制。
3.3∶1高度房室传导阻滞与2∶1房室传导阻滞或3∶2文氏型房室传导阻滞,因隐匿性传导所致的3∶1传导的鉴别2∶1房室传导阻滞时,其第1个P波下传,第2个P波在高位被阻滞,但却在房室交接区内发生了前向性隐匿性传导,使房室交接区上部产生新的延长的病理性不应期,使第3个P波本应下传心室,但此时因受阻未能下传,转变成为3∶1房室传导阻滞。又如3∶2文氏型房室传导阻滞的第2个P波本应下传,但是由于其以缓慢的速度传入房室交接区未能下传,形成了隐匿性传导,在该处形成新的不应期,使第3个P波也未能传入心室。同样二度Ⅱ型3∶2房室传导阻滞也可以3∶1高度房室传导阻滞形式出现。上述因隐匿性传导所致3∶1传导与真正的因阻滞性传导中断的3∶1高度房室传导阻滞,在体表心电图上是无法鉴别的。有人认为在同一心电图上这种3∶1传导较少发生,而大多为二度房室传导阻滞,此3∶1传导可能因隐匿性传导所致。如二度阻滞后持续出现3∶1房室传导阻滞,则应考虑由二度真正转为3∶1高度房室传导阻滞,是二度阻滞程度真正的加重。
4.高度房室传导阻滞伴隐匿性心室夺获在某一个P波后虽无有关的QRS-T波,但该P波至下一个逸搏间距(即逸搏前间歇)比同次心电图上其他固定的逸搏前间歇要延长,因为该P波虽未能下传心室,但在房室交接区形成了隐匿性传导,使后者的逸搏起点节律发生顺延或抑制作用,从而使下一次逸搏较其他逸搏出现延迟。
5.高度房室传导阻滞的心室夺获伴时相性室内差异性传导与高度房室传导阻滞伴室性期前收缩的鉴别
(1)前者的QRS波群与P波有关,而后者无关。
(2)前者位于其前的逸搏间无固定的联律间期,而后者有固定的联律间期。
(3)前者QRS波多呈右束支阻滞图形并且易变性大,而室性期前收缩多表现为单相或双相性QRS波,波形易变性小。
(4)由于室性期前收缩在导致逸搏起搏点节律顺延之前,还须在从期前收缩起搏点至逸搏起搏点之间要消耗一定时间以便传导,所以高度房室传导阻滞所伴室性期前收缩的后间歇,常较一个逸搏周期稍长,呈不完全代偿间歇。但是如果室性期前收缩与室性逸搏同源,则可呈等周长代偿间歇,夺获后间歇常等于一个逸搏周期(即等周长代偿间歇)。但也可因夺获心室的P-R间期延长,致使窦性QRS波后移,而夺获后间歇(R-R时间)稍短于一个逸搏性周期,此为次等周长(期)代偿间歇。
高度房室传导阻滞_高度房室传导阻滞 -治疗方案
高度房室传导阻滞患者的治疗与三度房室传导阻滞相同。
高度房室传导阻滞_高度房室传导阻滞 -并发症
高度房室传导阻滞病人可因心室率过慢出现晕厥、心绞痛、低血压、阿-斯综合征和猝死等并发症。
高度房室传导阻滞_高度房室传导阻滞 -预后及预防
人工心脏起搏器预后:高度房室传导阻滞往往是三度房室传导阻滞的先兆。其严重性和临床意义、预后与三度房室传导阻滞近似。
预防:
1.积极治疗原发病,及时控制、消除原因和诱因是预防发生本病的关键。
2.熟悉传导系统的解剖和心脏手术时严密的心电图监测可以减少本病的发生。
3.对高度房室传导阻滞的患者根据阻滞部位及心室率快慢而采取不同的措施。如心室率较缓慢,心率<40次/min,且QRS波宽大畸形者,房室阻滞部位在希氏束以下,对药物反应差,需安置人工心脏起搏器,以防心脑综合征的发生。
4.饮食有节,起居有常,情志舒畅,劳逸有度,避外邪。适当地参加体育锻炼,以增强体质。
 爱华网
爱华网