催乳素瘤,英文名:prolactinoma,别名:乳溢-闭经综合征;泌乳素瘤;催乳素分泌瘤;prolactin-producing tumor;prolactinoma 。催乳素瘤是指垂体分泌PRL的肿瘤,在垂体功能性(有分泌性)肿瘤中发生率占首位。典型泌乳素瘤的临床表现有闭经、溢乳、不孕(育) 高泌乳素血症及垂体可有占位性改变。泌乳素瘤(prolactinoma)和高泌乳素血症(hyperprolactinemia)是常见的下丘脑-垂体疾病。泌乳素瘤是高泌乳素血症最常见的病因,女性居多男性少见。在垂体腺瘤中泌乳素瘤占50%~55%。120例生前并无垂体疾病症状的尸检报告发现27%的人有垂体微腺瘤,无年龄、性别差异。
催乳素瘤_催乳素瘤 -流行病学
催乳素瘤几组大系列非选择性连续尸检结果,垂体腺瘤的发病率非常高。20世纪70年代后的报道为8.5%~27.0%,一般在20%左右。这些垂体腺瘤生前多无临床症状,谓之“无功能性腺瘤”,基本上都是微腺瘤,光镜下50%是嫌色细胞瘤。
临床上明显的垂体腺瘤在总人口中的发病率估计为0.02%~0.25%。自免疫组织化学染色开展以来,以前诊断为嫌色细胞瘤的临床病例中40%~70%为PRL瘤,临床诊断的垂体PRL瘤,其中2/3是微腺瘤。
泌乳素瘤(prolactinoma)和高泌乳素血症(hyperprolactinemia)是常见的下丘脑-垂体疾病。泌乳素瘤是高泌素血症最常见的病因,在垂体腺瘤中占50%~55% 女性居多,男性少见。临床上 育龄妇女PRL瘤发病率最高 30多岁时为男性的14.5倍,进入绝经期后,男女间的发病率迅速缩小。妊娠使原有的PRL瘤明显增大,可致头痛、视交叉压迫和动眼神经麻痹 且约10%的垂体PRL瘤是在妊娠后发生的。
临床上有症状的泌乳素微腺瘤一般不会长成大腺瘤,血泌乳素(PRL)浓度升高也不明显,甚至可以下降。部分腺瘤有侵袭性,以后出现腺瘤增大及血PRL增高,其原因尚不清楚。
病因:
催乳素瘤
高PRL血症原因众多,详见表1 除生理性高PRL血症外,还有病理性、 药物性原因。原因不明者称为特发性高PRL血症。
1.病理性高PRL血症 病理性高PRL血症多见于下丘脑-垂体疾病,以PRL瘤最为多见。除PRL瘤(或含有PRL瘤的混合瘤)外,其他下丘脑-垂体肿瘤, 浸润性或炎症性疾病、结节病、肉芽肿以及外伤、放射性损伤等均是由于下丘脑多巴胺生成障碍或阻断垂体门脉血流致使多巴胺等泌乳素释放抑制因子(PIF)不能到达腺垂体所致。由于泌乳素释放因子(PRF)增多引起高PRL血症的情况见于原发性甲减、应激刺激和神经源性刺激,慢性肾功能衰竭患者由于肾小球滤过清除PRL障碍而导致高PRL血症。肝硬化患者由于雌激素和PRL在肝脏的灭活障碍致血PRL升高。某些风湿性疾病如系统性红斑狼疮(SLE)、干燥综合征、系统性硬化症也可出现高PRL血症,但与疾病的活动性和血清学异常无相关性,自身免疫性疾病伴高PRL血症的原因不明。高泌乳素血症可伴或不伴溢乳。
2.药物性高PRL血症 能引起高PRL血症的药物众多,包括多巴胺受体拮抗剂、含雌激素的口服避孕药、某些抗高血压药, 阿片制剂及H2受体阻滞剂(如西咪替丁)等。其中多巴胺受体拮抗剂是一些具有安定、镇静或镇吐作用以及抗抑郁, 抗精神病类药物, 在常用剂量时血PRL一般不超过100μg/L 口服多潘立酮5~7天后所致高PRL血症水平在35~70μg/L之间,偶可明显升高,被误诊为PRL瘤。由于氯丙嗪和甲氧氯普胺(胃复安)的作用最强,25mg氯丙嗪可使正常人血清PRL水平增加5~7倍,故常用于PRL的动态试验以协助PRL瘤的诊断。
3.PRL瘤 PRL瘤的发病机制曾有过几种假说。以往认为长期服用雌激素可能是PRL瘤形成的原因,但大规模研究表明口服避孕药, 尤其是低剂量的雌激素和PRL瘤的形成并无联系。现认为垂体的自身缺陷是PRL瘤形成的起始原因,下丘脑调节功能紊乱仅起着允许和促进作用, 用分子生物学技术在人类腺垂体肿瘤中找到一些候选基因 其中与PRL瘤有关的肿瘤激活基因有肝素结合分泌性转型基因(heparinbinding secretory transforming gene,HST)、垂体瘤转型基因(pituitary tumor transforming gene PTTG)。肿瘤抑制基因有CDKN2A基因和MENI基因,后者在家族性多发性内分泌腺瘤综合征-I型患者中被发现。由于这些基因的变异 解除了垂体干细胞的生长抑制状态,转化成某种或几种腺垂体细胞 并发生单克隆增殖 在下丘脑激素调节紊乱, 腺垂体内局部形成肿瘤,导致某种或几种腺垂体激素自主性合成和分泌。
特异性肿瘤分子标志物的发现有助于微腺瘤的早期诊断及治疗,并为选择合适的随访方案提供依据, 对家族性MEN-I进行家族筛查也将成为可能。
发病机制:
PRL瘤的发病机制,自20世纪90年代初分子生物学技术研究取得进展以来,认为垂体PRL分泌细胞原发的内在缺陷(primary intrinsic defects)是PRL瘤形成的起始原因 ,下丘脑调节垂体PRL细胞功能紊乱仅起着允许和促进作用。二者均参与了垂体PRL瘤的发生。
实验表明,雌激素可使实验大鼠形成PRL瘤,认为雌激素的作用是降低了增生抑制因子(PIF),削弱了下丘脑对PRL细胞的调节。临床上, 育龄妇女PRL瘤发病率最高,妊娠使原有PRL瘤明显增大, 约10%的PRL瘤是在妊娠后发生的,以及使用多巴胺激动剂溴隐亭治疗使约90%的PRL瘤病人血清PRL水平下降,并可使瘤体缩小等均提示PRL瘤病因上存在着多巴胺即PIF作用的不足。
另一方面,实验和临床均显示PRL瘤有很强的功能自主性, 从而认为PRL瘤对下丘脑调节激素反应异常系肿瘤细胞自身的内在缺陷继发的功能紊乱。,通过利用X染色体失活分析, 证实了大多数垂体PRL瘤起源上是来自单个PRL细胞的异常克隆,表明肿瘤起源于垂体PRL细胞自身原发缺陷。这一发现,结合上述临床和实验研究,可用分阶段理论来解释PRL的发生,即肿瘤发生的起始阶段和促进阶段。前者指垂体PRL细胞发生了自发的或获得性突变 后者设想突变的细胞在内在或外在因子作用下不断克隆扩展成为肿瘤。
最近几年来利用分子生物学技术在人类腺垂体肿瘤中找到一些候选基因,其中与PRL瘤有关的肿瘤激活基因有肝素结合分泌性转型基因(heparinbinding secretory transforming gene HST)、垂体瘤转型基因(pituitary tumor transforming germ PTTC)。肿瘤抑制基因有CDKNA基因无与这些药物有关的疾病,如高血压、溃疡病,精神障碍、失眠、激素治疗、月经生育史、哺乳史其与乳溢的关系等。
催乳素瘤_催乳素瘤 -正常值
【参考值】双抗体放射免疫法:男:<20μg/L女:卵泡期:<23μg/L黄体期:5.0~40.0μg/L妊娠前三个月:<80μg/L妊娠中三个月:<160μg/L妊娠末三个月:<400μg/LWHO报导的PRL参考范围11岁以下女:527.00±15.89mIU/L男:404.00±15.28mIU/L青春期女:436.00±3.76mIU/L男:392.00±29.91mIU/L成年期女:卵泡期366.80±48.9mIU/L排卵期687.00±269.60mIU/L黄体期449.00±69.80mIU/L男:431.56±3.21mIU/L
催乳素瘤_催乳素瘤 -临床表现
催乳素结构图PRL瘤引起的高PRL血症的临床表现因年龄、性别、高PRL血症持续时间及肿瘤大小的差异而有所不同 虽然尸检所发现的PRL。微腺瘤在流行病学上无性别差异, 但临床PRL瘤以女性病人常见,多发生于20~40岁。女性PRL瘤常表现为溢乳-闭经综合征。肿瘤大小与患者血清PRL浓度呈正相关,肿瘤越大,PRL水平越高,症状越明显。
1.女性PRL瘤 多为微腺瘤,见于20~30岁青年, 典型症状为闭经-乳溢-不育三联征, 继发闭经多见,约占90%。乳溢是本症主要表现,多为触摸性泌乳,占50%~90% 性功能障碍约占60%,主诉性欲减退或缺如、性感丧失 性高潮缺如, 交媾痛等。其他性腺功能减退的症状有经期缩短、经量稀少或过多、月经延迟及不孕。
2.男性PRL瘤 男性泌乳素瘤诊断时一般较大,常向鞍上发展 但相对少见。主要表现性功能减退的症状,约占83%,可为完全性或部分性。如程度不等的性欲减退、阳痿,男性不育症及精子数目减少。由于症状进展缓慢且有较大波动,不易引起患者注意,就诊时大多较晚,此时影像学检查证实已多为大腺瘤,神经压迫症状较明显。体格检查可发现病人胡须稀疏,生长缓慢,阴毛稀少 ,睾丸松软。男性青少年患者青春期发育及生长发育停止,体态异常和睾丸细小。此外,男性约69%可肥胖。
3.肿瘤压迫症群 多见于大的或晚期PRL瘤及其他类型垂体腺瘤、下丘脑及鞍旁肿瘤因瘤体巨大向鞍上扩展而阻断PIF引起高PRL血症者, 最常见的局部压迫症状是头痛和视觉异常。头痛的原因多为大腺瘤引起的颅内压增高,可伴恶心 呕吐。男性PRL瘤患者头痛发生率较女性患者高,约为63%。有些PRL微腺瘤虽然占位病变不明显,也可出现头痛(50%),其原因尚不清楚。
4.骨质疏松 PRL瘤患者长期高PRL血症可致骨质疏松, 于1980年由Kibanki等首次报道, 本症有时可为首诊症状。男性患者在纠正高PRL血症及性腺功能恢复正常后,桡骨干骨密度增加而椎骨骨密度无明显改变;PRL水平正常而性腺功能未能恢复者骨密度不增加 Schlechte等的研究表明, PRL病病人经手术治疗后,即使血中PRL水平恢复正常 骨密度仍低于正常对照。提示血清PRL水平增高对促进骨质丢失发挥一定的作用。
5.急性垂体卒中 某些生长较快的PRL瘤,也可发生瘤内出血,出现急性垂体卒中,表现为突发剧烈头痛、恶心、呕吐及视力急剧下降等脑神经压迫症状,甚至出现昏迷和眼球突出,需紧急抢救, 抢救成功后患者多出现垂体功能减退症。
并发症:
不论男女病人,泌乳素瘤可伴GH瘤或ACTH(混合腺瘤)而出现肢端肥大症或皮质醇增多症等症群。
催乳素瘤_催乳素瘤 -诊断
乳房结构1.临床特征
(1)闭经,早期可有月经过多或不规则。
(2)溢乳,约占50%女性患者。
(3)两性均可有不孕(育)和不同程度的性功能减退。
(4)垂体瘤占位压迫的临床症状与体征,如头痛、视野缺损和视力减退等。
(5)除外某些药物因素。
2.辅助检查
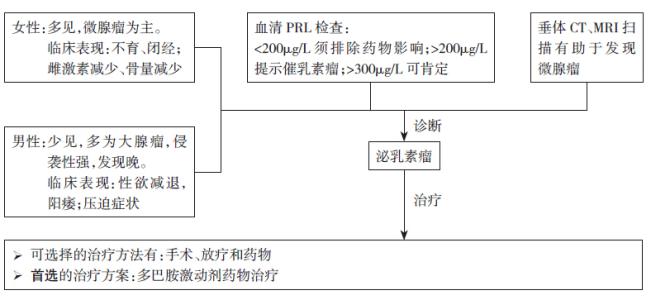
(1)血PRL测定:正常人空腹血清PRL小于20μg/L 泌乳素瘤患者血清PRL多大于100μg/L,大于300μg/L几乎可以肯定存在泌乳素瘤。
(2)蝶鞍正 侧位片垂体CT或磁共振检查:可证实肿瘤的存在。视野检查可协助诊断。
(3)血清FSH、LH、雌二醇(E2)值均可减低
(4)必要时可作TRH兴奋试验、甲氧氯普胺试验,对诊断泌乳素瘤有一定的参考价值。
(5)作相关检查,以排除原发性甲状腺功能减退和下丘脑、垂体及其他内分泌疾病, 除外脑部、乳房疾患。
催乳素瘤_催乳素瘤 -治疗及预防
垂体瘤的治疗方法主要有3种:手术治疗、药物治疗和放射治疗, 治疗方法的选择主要依据垂体肿瘤的类型而定,一般而言,PRL瘤首选药物治疗,溴隐亭已广泛用于大多数PRL瘤患者,并取得相当满意的疗效。经蝶窦选择性垂体瘤摘除术疗效可靠,主要用于对药物治疗不敏感及压迫症状严重者。垂体放射治疗的疗效差,易造成垂体功能减退,通常仅作为辅助治疗手段 有些病例需要用两种或以上的治疗方法才能取得较好的疗效。
泌乳腺瘤积极治疗与否主要取决于两个因素,即肿瘤大小和高PRL血症是否引起症状, 肿瘤越大PRL水平越高 而微腺瘤的PRL增加不显著,多无症状,且一般不继续增大,故不主张积极治疗,而应严密观察其血清PRL变化。如果PRL显著增加,应做垂体扫描检查。若扫描检查发现瘤体增大,应予治疗以防演变成大的腺瘤。在没有特殊禁忌的情况下,大的腺瘤可采取药物治疗使肿瘤缩小, 因为据长期临床发现95%的微腺瘤不会进一步增大成大腺瘤,而大腺瘤一经发现如不治疗会继续增大。
少数微腺瘤患者PRL水平增高造成性功能减退、泌乳、不育或不孕以及骨质疏松等症状时需要积极治疗,若未出现以上症状一般仅监测PRL变化。
1.药物治疗 药物治疗为首选治疗方法。溴隐亭(bromocriptin)于1971年开始用于临床。经过20多年的临床观察,表明它在降低血清PRL水平, 缩小肿瘤、改善视野缺损及脑神经受压症状、恢复性腺功能等方面均以取得显著的疗效。己有多种新型多巴胺D2受体激动剂问世,对D2受体选择性较强的有培高利特(pergolide)喹高利特(八氨苄喹啉)和卡麦角林(cabergoline)等。
2.手术治疗 手术治疗包括经蝶窦手术治疗和经额开颅手术切除术两种方式。
(1)经蝶窦式可摘除早期发现的微腺瘤:经口腔或鼻-蝶窦途径进入蝶鞍区进行选择性腺瘤组织切除,保留正常垂体组织。手术成功率取决于外科医师的经验, 操作技巧以及肿瘤的大小与是否存在鞍外侵犯及其程度。手术死亡率1%,手术远期治愈率微腺瘤为50%~60%,大腺瘤约为25% 经蝶窦手术可在术后第1年内出现复发,术后复发率与肿瘤大小关系不大 Feigenbaum等对采用该术式的患者随访(平均期限为9.2年)结果表明,有51.8%的微腺瘤和48.2%的大腺瘤患者在术后不用溴隐亭,PRL可长期正常, 手术治疗总的复发率为32.7%。
手术并发症包括脑脊液鼻漏、尿崩症、颅内感染、视觉系统损伤(较开颅术式少见)以及腺垂体功能减退等。
由于手术减少了药物治疗的需求量,患者在术后对药物治疗的耐受性和抵抗性均会得到改善。
(2)经额开颅切除术:经额开颅切除术,其手术并发症多且危险性大,肿瘤不能被充分暴露,不易彻底切除 疗效不满意。
由于对良性腺瘤进行外科手术和术后放射治疗有可能使肿瘤恶性变或转移,故药物治疗仍为首选,手术治疗仅限于脑神经受压明显者及药物治疗效果不佳者, 即使是直径大于40mm的巨大腺瘤,也有60%的病例用溴隐亭治疗后取得良好疗效。
3.放射治疗 放射治疗仅作为一种术后辅助治疗手段。其降低PRL水平的速度慢,且恢复排卵性月经的疗效不满意,但可防止肿瘤进一步增大。垂体放疗常用于外科术后未能获得痊愈者。常用的放射总剂量为45Gy,每天1.8Gy照射垂体 垂体放疗的并发症有下丘脑功能不全、腺垂体功能减退、视觉系统损害、脑血管意外、脑坏死、继发性脑部恶性或良性肿瘤等。腺垂体功能减退中最常见为GH缺乏和继发性性腺功能减退,次为ACTH缺乏及TSH缺乏。
γ-刀或χ-刀治疗垂体瘤,其对肿瘤的立体定位准确,疗程短,因而对颅脑及下丘脑的损伤较少,临床观察表明γ-刀治疗垂体瘤是安全有效的, 在无周围压迫情况时可替代经蝶窦术后。但其疗效是否优于常规放疗有待进一步观察确定。
4.其他 HSV1-TK转基因治疗在活体动物实验中已获得成功, 用重组腺病毒作为载体使转染的细胞表达l型单纯疱疹病毒胸腺嘧啶激酶(herpes simplex virus type l thymidine kinase,HSV1-TK)。HSVl-TK可将治疗垂体瘤的药物9-1,3-二羟-2-丙氧甲鸟嘌呤(ganciclovir GCV)在动物体内转变成GCV单磷酸盐,后者被细胞激酶进一步磷酸化成GCV三磷酸盐,从而发挥杀死垂体腺瘤的作用。GCV三磷酸盐不但摧毁转染的垂体瘤细胞,未转染的瘤细胞也被破坏,正常腺细胞则不受损害。这种治疗方法不但可以降低血浆PRL水平,也可使增大的垂体缩小 不影响血循环中其他腺垂体激素的水平。这种方法有望在将来进一步完善而应用于临床。另外离体实验发现松果体激素-褪黑素可抑制PRL基因的表达且腺垂体细胞上发现存有褪黑素MT2受体,表明褪黑素(或其类似物)也是一种有希望成为治疗PRL瘤及高PRL血症的药物。
预防:
1.凡有临床症状的病人应该用药物治疗,纠正高泌乳素血症,抑制泌乳,恢复月经,预防可能形成的腺瘤或瘤体增大,预防或减轻骨质疏松,应定期随访。
2.停用引起PRL水平升高的各种药物。
 爱华网
爱华网