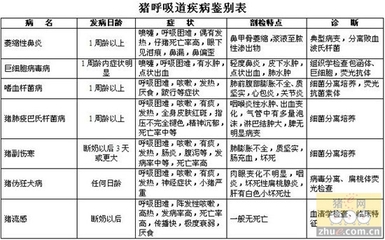
巨细胞包涵体病又称巨细胞病毒感染,是由人巨细胞病毒感染所导致的一种先天性或后天性全身感染性疾病。由于在被感染的很多器官组织内可以发现细胞核内和胞浆内的人巨细胞病毒包涵体而被称为巨细胞包涵体病。近年来,随着分子生物学技术的发展,巨细胞病毒活动性感染的诊断不再依赖于病理发现组织细胞的病毒包涵体,因此,巨细胞包涵体病多被称为巨细胞病毒感染。
巨细胞包涵体病_巨细胞包涵体病 -疾病简介
人巨细胞病毒(human cytomegalovirus,HCMV)感染在我国较为广泛,一般人群HCMV抗体阳性率约为86%~96%,而在孕妇可高达95%左右。HCMV具有潜伏-活化的生物学特性,一旦感染,将持续终身。虽然HCMV感染发生率较高,但HCMV致病性较弱,对免疫功能正常的个并不具有明显致病性。体内有HCMV复制并不总是代表疾病过程,HCMV感染免疫抑制个体或胎儿和婴儿(生理性免疫低下)或免疫低下时才易引起播散性疾病或单一器官损害。因此,原发性巨细胞病毒感染多发生于婴幼儿或免疫缺陷人群。巨细胞包涵体病_巨细胞包涵体病 -分类
根据感染来源分类
(1)、原发感染(primary infection):初次感染外源性HCMV;(2)、再发感染(recurrent infection):包括内源性潜伏病毒活化(reactivation)或再次感染(reinfection)外源性不同病毒株。根据原发感染时间分类
(1)、先天感染(congenital infection):于出生后14天内(含14天)证实有HCMV感染;(2)、围生期感染(perinatal infection):出生后14天内证实无感染,而于生后第3~12周内有感染证据,通常经产道、母乳或输血等途径获得;(3)、生后感染(postnatal infection)或获得性感染(acquired infection):在出生12周后经密切接触、输血制品或移植器官等水平传播途径获得。根据临床症状分类
(1)、症状性感染(symptomatic infection):病变累及2个或2个以上器官系统时称全身性感染(systemic infection),多见于先天感染和免疫缺陷者;或病变主要集中于某一器官或系统;(2)、无症状性感染(asymptomatic infection):有HCMV感染证据但无症状和体征,或有病变脏器体征和(或)功能异常。后者又称亚临床型感染(subclinical infection)。巨细胞包涵体病_巨细胞包涵体病 -发病机制
巨细胞病毒感染是由 HCMV侵入机体,在细胞内增殖,造成组织病变。先天性巨细胞病毒感染时病毒通过胎盘由母体向胎儿传播的具体机制不详。巨细胞病毒的细胞和组织嗜性非常广泛,上皮细胞、内皮细胞和成纤维细胞是其主要靶细胞;外周血白细胞是易感细胞;而特殊实质细胞如脑和视网膜的神经细胞、胃肠道平滑肌细胞、肝细胞也能被感染,在某些情况下导致有意义的细胞病变 。由于病变涉及全身多个系统,临床表现多种多样,儿童巨细胞病毒感染主要表现为肝功能损害、黄疸、肺炎,少数表现为血液系统疾患、中枢神经系统疾病、心肌损害、肾脏损害、胃肠道损害。随年龄的增长巨细胞病毒感染表现出不同的特点,在胎儿和新生儿期,神经细胞和唾液腺对HCMV 最为敏感,单核-巨噬细胞系统也常受累。在免疫正常的年长儿和成人中,无论是原发感染还是再发感染,病毒多局限于唾液腺和肾脏。少数原发症状性感染可累及淋巴细胞;在免疫抑制个体,肺部最常被侵及,并常造成广泛组织器官的播散性感染。此外,唾液腺和泌尿系是最常见的排毒部位和排毒量最多的部位;由于血脑屏障和血眼屏障的防护作用,眼内和颅内HCMV感染主要见于宫内感染儿和免疫缺陷者。巨细胞包涵体病_巨细胞包涵体病 -临床表现
先天性感染
常有多系统器官受损或以下1种或多种表现不同组合形式。黄疸(直接胆红素升高为主)和肝脾大最常见。可有血小板减少性瘀斑,中枢神经系统受累如小头畸形、脑室扩大伴周边钙化灶、感音神经性耳聋、神经肌肉异常、惊厥和视网膜脉络膜炎。外周血异形淋巴细胞增多,脑脊液蛋白增高和肝功能异常。常见腹股沟斜疝等畸形。感音神经性耳聋发生率在症状性感染高达25%-50%,可呈晚发性或进行性加重。HCMV肝炎
多见于婴幼儿期原发感染者,可呈黄疸型或无黄疸型或亚临床型。有轻~中度肝大和质地改变,常伴脾大;黄疸型常有不同程度的胆汁淤积;血清肝酶轻~中度升高。轻症有自愈性。HCMV肺炎
多见于6个月以下原发感染的婴儿。多无发热,可有咳嗽、气促、肋间凹陷,偶可闻及肺部罗音。影像学检查多见弥漫性肺间质病变,可有支气管周围浸润伴肺气肿和结节性浸润。可伴有肝损害。输血后综合征
多见于新生儿期输血后原发感染者。临床表现多样,可有发热、黄疸、肝脾大、溶血性贫血、血小板减少、异常淋巴细胞增多。常见皮肤灰白色休克样表现。可有肺炎征象,甚至呼吸衰竭。在早产儿,尤其是极低体出生体重儿病死率可达20%以上。单核细胞增多症样综合征
(类传染性单核细胞增多症):多为年长儿原发感染表现,婴幼儿期也可发生。有不规则发热、不适、肌痛等,全身淋巴结肿大较少见,渗出性咽炎极少,多在病程后期(发热1~2周后)出现典型血象改变(白细胞总数达10×10∧9~20×10∧9/L,淋巴细胞比例>50%,异常淋巴细胞比例>5%);90%以上血清肝酶轻度增高,仅约25%有肝脾大,黄疸极少见。免疫抑制儿童的症状性感染
原发感染和再发感染都易发生。最常表现为类传染性单核细胞增多症,但异常淋巴细胞少见。部分因免疫抑制治疗有白细胞减少伴贫血和血小板减少。其次为肺炎。肝炎在肝移植受者常与急性排斥反应同时存在,以持续发热、肝酶升高、高胆红素血症和肝衰竭为特征。肾移植受者可发生免疫复合物性肾小球肾炎。胃肠炎常见于艾滋病及骨髓、肾和肝移植受者。还可发生脑膜脑炎、脊髓炎、周围神经病和多发性神经根炎等神经系统疾病。巨细胞包涵体病_巨细胞包涵体病 -辅助检查
病毒学证据
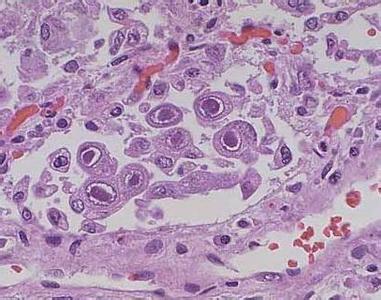
i. 血样本(全血、单个核细胞、血清或血浆)、尿及其他体液包括肺泡灌洗液(最好取脱落细胞)和病变组织中获得如下病毒学证据:(1)、病毒分离:是诊断活动性HCMV感染的“金标准”;(2)、电子显微镜下找病毒颗粒和光学显微镜下找巨细胞包涵体,但此法阳性率较低;(3)、免疫标记技术检测病毒抗原:IEA、EA、pp65抗原等;(4)、逆转录PCR法检测病毒特异性基因转录产物,阳性表明活动性感染;(5)、实时荧光定量PCR法检测病毒特异性DNA载量。由于荧光定量方法的特异度及敏感度均较高,且操作简便,与pp65抗原血症的准确度类似,目前在临床应用较为广泛[4]。HCMV-DNA载量与活动性感染呈正相关,高载量或动态监测中出现载量明显升高提示活动性感染可能。血清或血浆样本中HCMV-DNA阳性时为活动性感染的证据;全血或单个核细胞阳性时存在潜伏感染的可能,高载量支持活动性感染。在新生儿期检出病毒DNA是原发感染的证据。间接证据
主要来自特异性抗体检测。原发感染证据:(1)、动态观察到抗HCMV-IgG抗体由阴转阳;(2)、抗HCMV-IgM阳性而HCMV-IgG阴性或低亲和力IgG阳性。近期活动性感染证据:(1)、双份血清抗HCMV-IgG滴度≥4倍升高;(2)、抗HCMV-IgM和IgG阳性。新生儿期抗HCMV-IgM阳性为原发感染的证据。6个月内婴儿需考虑来自母体的IgG抗体;严重免疫缺陷者或小婴儿可出现特异性IgM抗体假阴性。巨细胞包涵体病_巨细胞包涵体病 -诊断
临床诊断
具备活动性感染的病毒学证据,临床上又具有HCMV性疾病相关表现,排除现症疾病的其他常见病因后可作出临床诊断。由于HCMV 致病力弱,绝大多数免疫正常个体感染后临床无症状。国外资料显示,宫内感染时也只有5 %发生全身播散型感染,另5 %出现轻微症状,,90 %无症状。因此, 即使找到HCMV 活动性感染的证据,也必须排除现症疾病的其他常见病因后才能考虑病因为HCMV。确定诊断
从活检病变组织或特殊体液如脑脊液、肺泡灌洗液内分离到HCMV病毒或检出病毒复制标志(病毒抗原和基因转录产物)是HCMV疾病的确诊证据。巨细胞包涵体病_巨细胞包涵体病 -鉴别诊断
由于HCMV感染的临床表现多种多样,临床常需要根据主要的临床表现与相应疾病进行鉴别。当HCMV先天性感染以中枢神经系统受累为主要表现时,常需要与其他原因导致的围产期脑损伤(如新生儿缺氧缺血性脑病、其他病毒或弓形虫等导致的先天性中枢神经系统感染)和遗传性疾病相鉴别(如染色体病和遗传代谢病等)。当HCMV先天性感染以黄疸和肝脾大为主要表现时,需要与其他导致类似临床症状的疾病相鉴别,如溶血性贫血、其他先天性病毒感染、血液系统恶性疾病等。当HCMV感染以婴幼儿期肝炎为主要临床表现时,应与其他病原导致的肝脏损伤相鉴别,如乙、丙、丁等肝炎病毒导致的肝损伤、先天性胆道发育异常等。当HVMV感染以单核细胞增多症样综合征为主要表现时,主要应与EB病毒感染引起的传染性单核其他增多症和其他病毒如肠道病毒引起的类传染性单核细胞增多症进行鉴别。鉴别的依据主要应根据起病情况、病程进展快慢、其他伴随症状及辅助检查进行,HCMV感染的病原学检查有助于明确或排除该病的诊断。巨细胞包涵体病_巨细胞包涵体病 -治疗
抗HCMV药物应用指征
(1)、符合临床诊断或确定诊断的标准并有较严重或易致残的HCMV疾病,包括间质性肺炎、黄疸型或淤胆型肝炎、脑炎和视网膜脉络膜炎(可累及黄斑而致盲),尤其是免疫抑制者如艾滋病患儿;(2)、移植后预防性用药;(3)、有中枢神经系统损伤(包括感音神经性耳聋)的先天感染者,早期应用可防止听力和中枢神经损伤恶化。常用药物应用方案
i. 更昔洛韦(ganciclovir,GCV):目前为首选治疗药物。诱导治疗:5mg/kg,q12h,共2~3周;维持治疗:5mg/kg,1次/d,连续5~7天,总疗程约3~4周。若诱导期疾病缓解或病毒血症、病毒尿症清除可提前进入维持阶段;若诱导治疗3周无效,应考虑原发或继发耐药,或现症疾病为其他病因所致;若维持期疾病进展,可考虑再次诱导治疗;若免疫抑制因素未能消除则应延长维持疗程,采用(1)5mg/kg,1次/d,或(2)6mg/kg,每周5天,或(3)序贯缬更昔洛韦口服,以免病情复发。用药期间应监测血常规和肝肾功能,若肝功能明显恶化、血小板和粒细胞下降≤25×109/L和0.5×109/L)或至用药前水平的50%应该停药。粒细胞减少重者可予粒细胞集落刺激因子以减轻骨髓毒性。有肾损害者应减量。
ii. 缬更昔洛韦(valganciclovir,VGCV):为更昔洛韦的缬氨酸酯,于2000年获准用于治疗18岁以上艾滋病患者CMV视网膜炎和移植患者的预防用药。
iii. 膦甲酸(foscarnet,FOS或PFA):儿童一般作为替代用药,特别是单用GCV仍出现疾病进展时可单用或与更昔洛韦联用。诱导治疗:60mg/kg,q8h,联用2~3周;免疫抑制者需维持治疗:90-120mg/kg,1次/d。维持期间疾病进展,则再次诱导或与更昔洛韦联用。
抗病毒疗效的评估
i. 临床评估:HCMV疾病的症状、体征和脏器功能改善。ii. 病毒学评估:病毒特异性抗原和病毒滴度定量分析有助于评估抗病毒疗效。监测血清或血浆或全血HCMV-DNA载量动态变化可用于确定抗病毒疗效和进一步鉴定耐药毒株。由于患儿症状缓解后尿液和唾液中的HCMV-DNA可长时间内持续存在,故这些样本的病毒DNA检测不宜用于评估抗病毒疗效。
巨细胞包涵体病_巨细胞包涵体病 -疾病预后
随着年龄增长巨细胞病毒感染的就诊率下降,提示随着免疫功能的逐渐完善,症状性巨细胞病毒感染减少。有研究发现,急性黄疸型预后良好,而急性淤胆型部分患儿易迁延不愈,需治疗和随访更长时间以确定预后。因此,临床治疗婴儿HCMV 肝炎时,不同的分型易采取不同的治疗方案,疗程应个体化。应依据肝功能情况确定疗程。巨细胞包涵体病_巨细胞包涵体病 -预防或护理
一般预防
避免暴露是最主要的预防方法。包括:(1)医护保健人员按标准预防措施护理HCMV感染婴儿,手部卫生是预防的主要措施;(2)使用HCMV抗体阴性血液制品或洗涤红细胞。阻断母婴传播
(1)易感孕妇应避免接触已知排毒者的分泌物;遵守标准预防措施,特别注意手部卫生;(2)带病毒母乳处理:已感染HCMV婴儿可持续母乳喂养,无需处理;早产和低出生体重儿需处理带病毒母乳。-15℃以下冰冻保存至少24小时后室温融解可明显降低病毒滴度,再加短时巴斯德灭菌法(72℃,5秒)可消除病毒传染性。药物预防
(1)骨髓移植和器官移植患者的预防:可采用更昔洛韦、缬更昔洛韦和伐昔洛韦(valacyclovir,VACV)。(2)有建议使用抗病毒药物加静脉免疫球蛋白或高效价HCMV免疫球蛋白预防某些高危移植患者的HCMV疾病,100-200mg/kg,于之前1周和移植后每1~3周给予,持续60-120天。(3)有建议对严重支气管肺发育不良需用激素治疗的HCMV感染早产儿应考虑GCV或VGCV预防性用药。HCMV疫苗
虽然对于HCMV的疫苗研究已超过30年,但目前还没有有效的疫苗制剂投入临床使用,尤其在阻断母婴传播方面还存在较大空缺。 爱华网
爱华网